OncoOVARIAN Dx – Test de diagnòstic per càncer d’ovari
Visió general
OncoOVARIAN Dx és una solució innovadora, no invasiva, precisa, rendible i validada, especialment desenvolupada per ajudar en el diagnòstic del càncer d’ovari així com per a la confirmació de la mateixa ―com a complement a troballes sospitoses obtingudes mitjançant procediments de diagnòstic per la imatge, per tal de reduir el nombre de biòpsies de teixit innecessàries a les que els pacients s’han de sotmetre―. També té usos potencials per a la monitorització del tractament, pronòstic i per a la vigilància davant recidives.
OncoOVARIAN Dx calcula el risc a partir d’una puntuació que s’obté de diversos biomarcadors del pacient (principalment marcadors tumorals així com de certa informació clínica del mateix).

Click here to download the brochure in PDF format.
Marcadors tumorals
Els marcadors tumorals són substàncies alliberades per les cèl·lules tumorals, que entren al torrent sanguini o altres fluids biològics i són útils per al diagnòstic, pronòstic i monitorització del tractament en diferents tipus de càncer.
La majoria dels marcadors tumorals no són específics de cap tipus de càncer i les diferències entre les malalties benignes i malignes són quantitatives (per exemple, els pacients amb tumors epitelials tendeixen a tenir nivells significativament més alts d’aquests marcadors tumorals que els pacients sense malignitat).
En l’actualitat, existeixen més de 20 paràmetres ben coneguts que són àmpliament considerats com a marcadors de tumors, com el PSA ―relacionat amb el càncer de pròstata―, el CA 15.3 ―relacionat amb el càncer de mama―, el CA 125 i la HE4 ―tots dos relacionats amb càncer de ovari―, el CEA i el CA 19.9 ―ambdós relacionats amb diferents tipus de càncer gastrointestinal (càncer colorectal, gàstric i pancreàtic)―, o la NSE i la ProGRP ―ambdues relacionats amb el càncer de pulmó―.
No obstant això, hi ha una varietat de factors que poden afectar l’exactitud dels marcadors tumorals ja que fan augmentar els seus nivells sense presència de malignitat. La raó principal són les malalties benignes, encara que també poden afectar diferents interferències tècniques.
En aquest sentit, la Societat Espanyola de Bioquímica Clínica i Patologia Molecular, Comissió de Biomarcadors del Càncer, va establir els Criteris Barcelona, 4 criteris que busquen ajudar a distingir i valorar correctament els resultats dels marcadors tumorals i reduir el nombre de falsos positius (FP):
- Avaluació de les concentracions sèriques dels marcadors tumorals.
- Descartar patologies benignes com a principal font de falsos positius.
- Recomanació de seguiment si els marcadors tumorals llancen resultats moderats (Zona Gris/Indeterminat).
- Eliminació d’interferències tècniques.
Mesures estadístiques en proves de diagnòstic
Desafortunadament, l’ús de marcadors tumorals en la rutina presenta també altres problemes, com ara baixa sensibilitat en etapes primerenques o inexistència d’un marcador tumoral específic per a cada tumor maligne. No obstant això, la combinació de 2 o més marcadors tumorals llança millors resultats, especialment en etapes avançades.
En aquest sentit, la combinació de diversos marcadors tumorals ―així com la inclusió d’informació de la història clínica del pacient en els càlculs―, utilitzant algoritmes complexos amb múltiples variables, dóna com a resultat una major sensibilitat i especificitat: això és el que hem batejat com MBDAA (de l’anglès, Multiple Biomarkers Disease Activity Algorithms).
La sensibilitat d’un test de diagnòstic és el percentatge de positius reals que s’identifiquen correctament, i l’especificitat és la proporció de negatius veritables que es classifiquen correctament. Les dues variables estan estretament unides entre si i donen una idea de l’exactitud d’aquest test.
Un test que identifiqui correctament tots els veritables positius com positius, però que tingui molts falsos negatius tindria una sensibilitat del 100%, però una baixa especificitat. Per exemple, la sensibilitat mesura el nombre de tumors malignes que s’identifiquen correctament com càncer, mentre que l’especificitat mesura el nombre de tumors no malignes que s’identifiquen correctament com benignes. Una alta sensibilitat significa menys càncers diagnosticats com benignes i una alta especificitat significa menys tumors benignes diagnosticats com malignes.
A més, el valor predictiu positiu (VPP) és el nombre de veritables positius correctament identificats sobre el total de positius reals. Una prova amb molts falsos positius tindrà un VPP baix. D’altra banda, el valor predictiu negatiu (VPN) és el nombre de negatius veritables correctament identificats sobre el total de negatius reals. Un alt valor VPN vol dir que molt pocs positius veritables van ser incorrectament identificats com negatius.
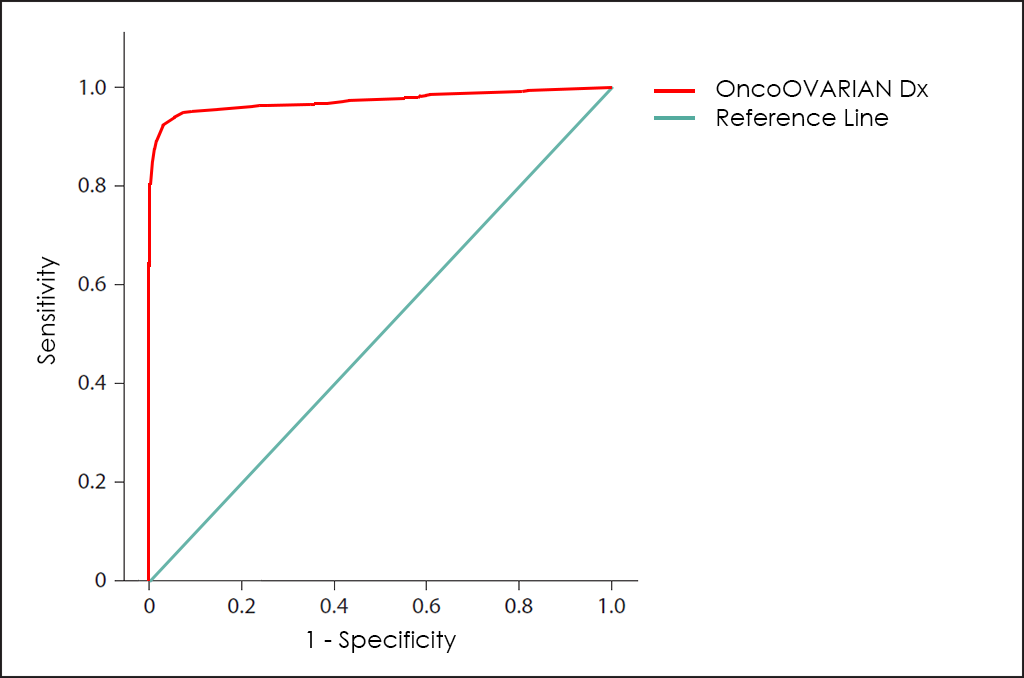
Tots aquests paràmetres diferents es poden representar junts en un gràfic que es coneix com a corba ROC (de l’anglès, Receiving Operator Curve), on es mostren millors resultats amb corbes que tendeixen a acostar-se a la cantonada superior esquerra de la imatge (100% de sensibilitat i 100% d’especificitat).
Corba ROC
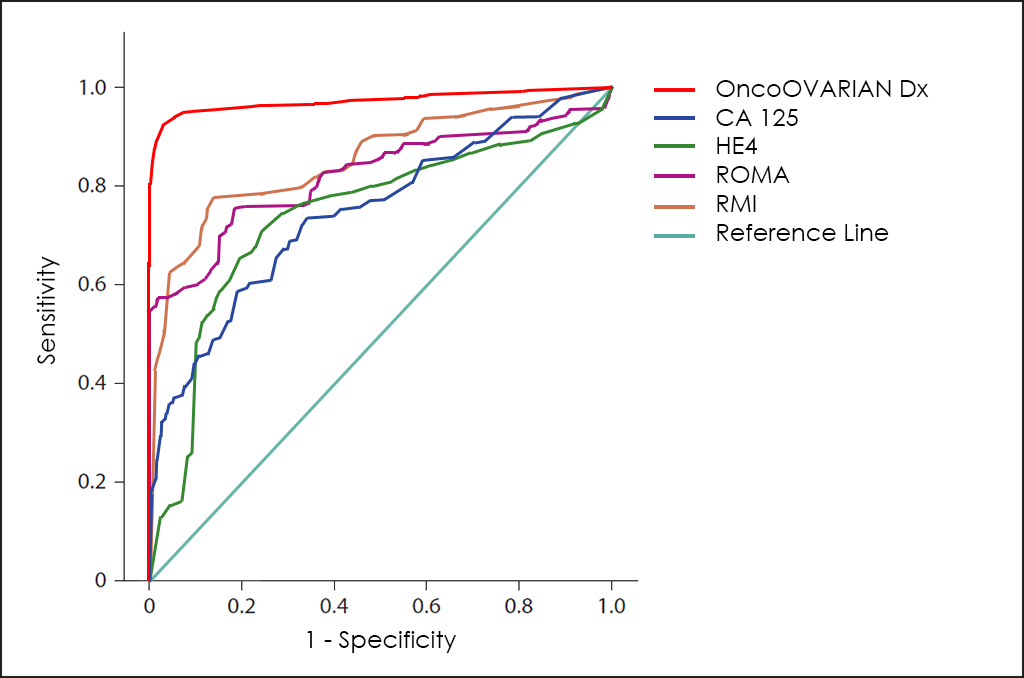
La corba ROC del test OncoOVARIAN Dx ―basat en el recompte combinat dels marcadors tumorals AFP, β-hCG, CA 19.9, CA 125, CEA i HE4; diferents comorbiditats, així com altres dades de 4.520 pacients consecutius (ajustats posteriorment mitjançant troballes d’altres investigacions)―, mostra unes capacitats de diagnòstic realment interessants: 93,5% de sensibilitat i 94,3% d’especificitat.
A més del risc: tipus histològic
OncoOVARIAN Dx també permet determinar amb la mateixa precisió el tipus histològic, distingint entre tumors epitelials, tumors de cèl·lules germinals o tumors dels cordons sexuals.
Com funciona
Com tots els tests MBDAA de BIOPROGNOS, OncoOVARIAN Dx està disponible online a través d’un accés segur a la nostra plataforma Cloud. Com a solució al núvol, OncoOVARIAN Dx està dissenyat per ser utilitzat en modalitat Software as a Service (SaaS), és a dir, sense instal·lació, sense actualitzacions periòdiques, amb baix cost total d’adquisició, així com sense costos de manteniment.
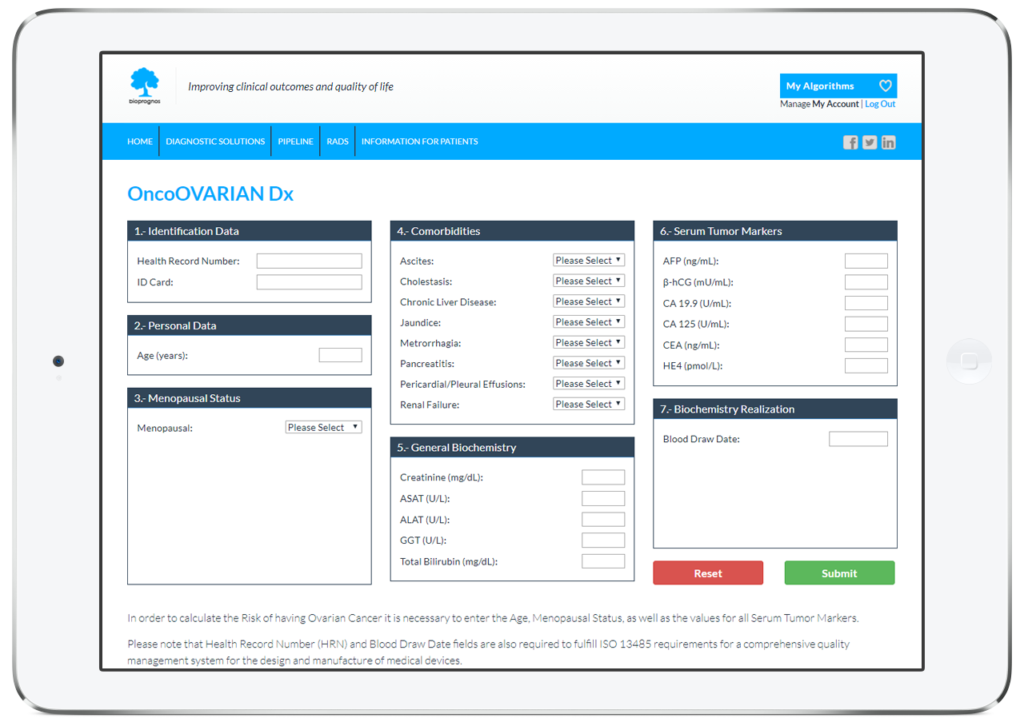
D’aquesta manera, els doctors o els tècnics de laboratori tan sols han d’omplir el formulari online amb els valors obtinguts prèviament dels pacients (dades personals, antecedents familiars, estat menopàusic, comorbiditats, valors dels marcadors tumorals i troballes per tomografia computeritzada o mamografia) i prémer en el botó Enviar per obtenir el risc de tenir càncer d’ovari.
Fulls de comanda
Per facilitar la feina, els doctors poden descarregar-se i omplir el formulari de comanda del test OncoOVARIAN Dx d’una manera ràpida i fàcil ―amb totes les dades necessàries per a un càlcul òptim del risc ja detallats―.

Premi aquí per descarregar-se el full de comanda d’OncoOVARIAN Dx en format PDF.
Informe final
Després que els doctors introdueixin les dades del pacient en el formulari online, l’aplicació presenta els resultats en una pantalla separada, permetent la seva conversió a document PDF per descarregar o enviar per correu electrònic.


Premi aquí per descarregar-se l’informe en format PDF.
L’informe inclou dues seccions principals: Informació del pacient i Resultat. En la primera es mostren totes les dades del pacient introduïdes prèviament per al seu seguiment. La segona inclou: Resultats, que indiquen si els nivells dels marcadors tumorals estan dins del rang de normalitat o no; Risc, amb una barra de puntuació que mostra la probabilitat de tenir càncer d’ovari; Comentaris, creats dinàmicament per ajudar els doctors i als professionals de la salut a entendre d’una manera fàcil com s’han detectat falsos positius (com nivells de marcadors tumorals sospitosos de presència de càncer, però que en considerar les altres variables en conjunt, no es corresponen amb troballes malignes); i, finalment, les Conclusions, amb recomanacions que suggereixen la presència de càncer, repetir el test en 4 setmanes (pel risc moderat, és a dir, aquells casos en què els nivells dels marcadors tumorals són superiors a la normalitat però en els que no està clar ser d’alt risc), o repetir el test en 1 any per als resultats de baix risc.
Cal tenir en compte que l’informe final està orientat tan sols per a professionals de la salut ―no per pacients―, ja que OncoOVARIAN Dx ha estat dissenyat com “una eina per ajudar els professionals de la salut en el diagnòstic de càncer d’ovari”, i certificat amb aquesta finalitat per la DECLARACIÓ DE CONFORMITAT CE (Directiva de Dispositius Metges 93/42/CEE, Classe I, Regla 12).
Declaració de conformitat CE
Des del 12 d’abril de 2017 (quan es va llançar la versió 1.0), OncoOVARIAN Dx posseeix la Declaració de conformitat CE que certifica que ha estat avaluat per complir amb alts requisits de seguretat, salut i protecció ambiental.

Premi aquí per descarregar-se la DECLARACIÓ DE CONFORMITAT CE d’OncoOVARIAN Dx en format PDF.
Aquesta declaració certifica la prova OncoOVARIAN Dx per tot l’Espai Econòmic Europeu (EEE).
A més, també hi ha altres dos avantatges importants que atorga el marcatge CE, tant a les empreses com als consumidors en l’EEE:
- Les empreses tenen la garantia que els productes que disposen del marcatge CE poden comercialitzar-se a tot l’EEE.
- Els consumidors tenen la garantia que es disposa del mateix nivell de salut, seguretat i protecció mediambiental en tot l’EEE.
Altres tests disponibles
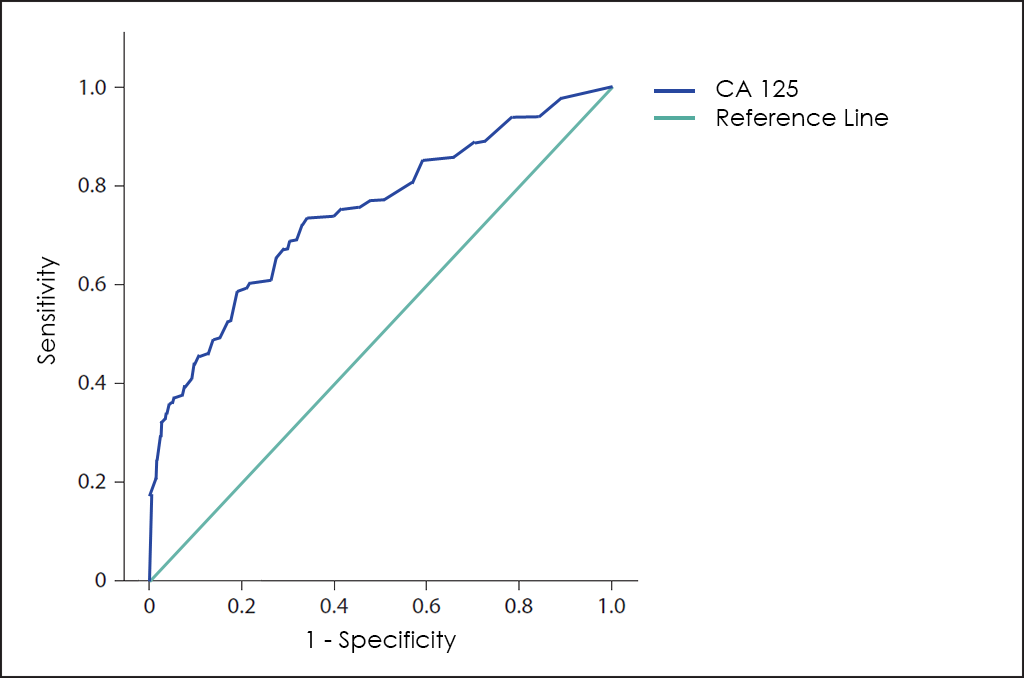
Des de fa anys, s’ha intentat desenvolupar diferents mètodes per al diagnòstic precoç, incloent l’ús del marcador tumoral CA 125, però els resultats no han arribat a ser del tot satisfactoris, ja que aquest marcador té una baixa sensibilitat en estadis inicials i ofereix una alta proporció de falsos positius en dones premenopàusiques.
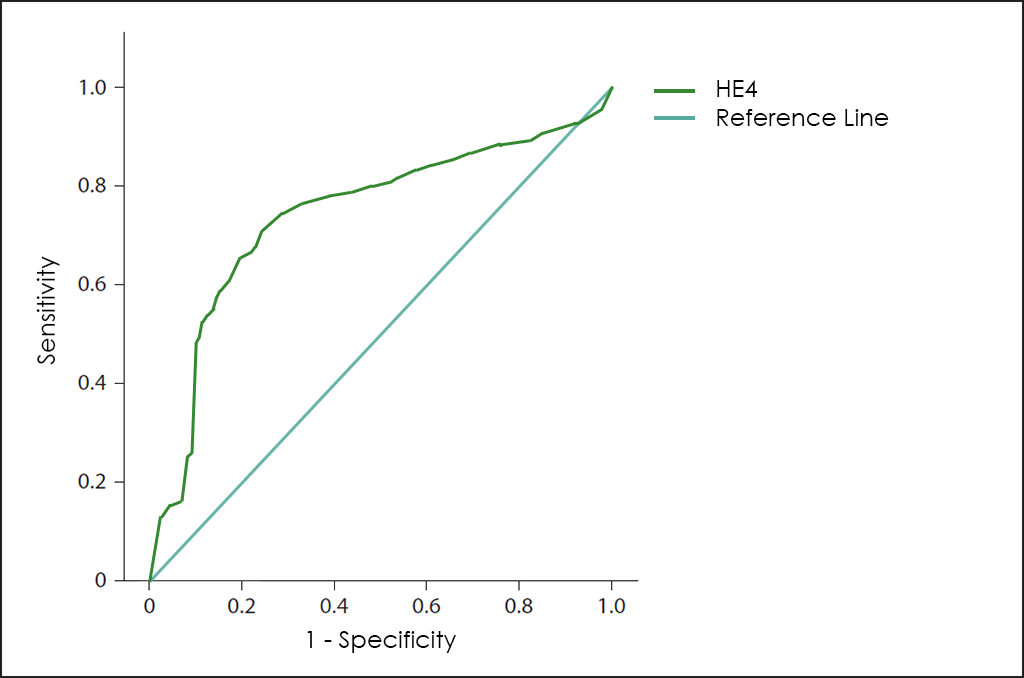
D’altra banda, des de fa uns anys, també s’utilitza la valoració dels nivells de l’HE4 ―un marcador tumoral relativament nou―, que ofereixen una major sensibilitat per aquestes etapes primerenques així com una major especificitat.
Posteriorment, es va desenvolupar un test que analitzava els valors dels marcadors tumorals CA 125 i HE4, així com l’estat menopàusic de les pacients de forma conjunta ―el test ROMA (de l’anglès, Risk of Ovarian Malignancy Algorithm)―. Lamentablement, aquest test ―de baixa complexitat i que busca ajudar als doctors en la difícil tasca del diagnòstic de càncer d’ovari―, també presenta grans taxes de falsos positius.
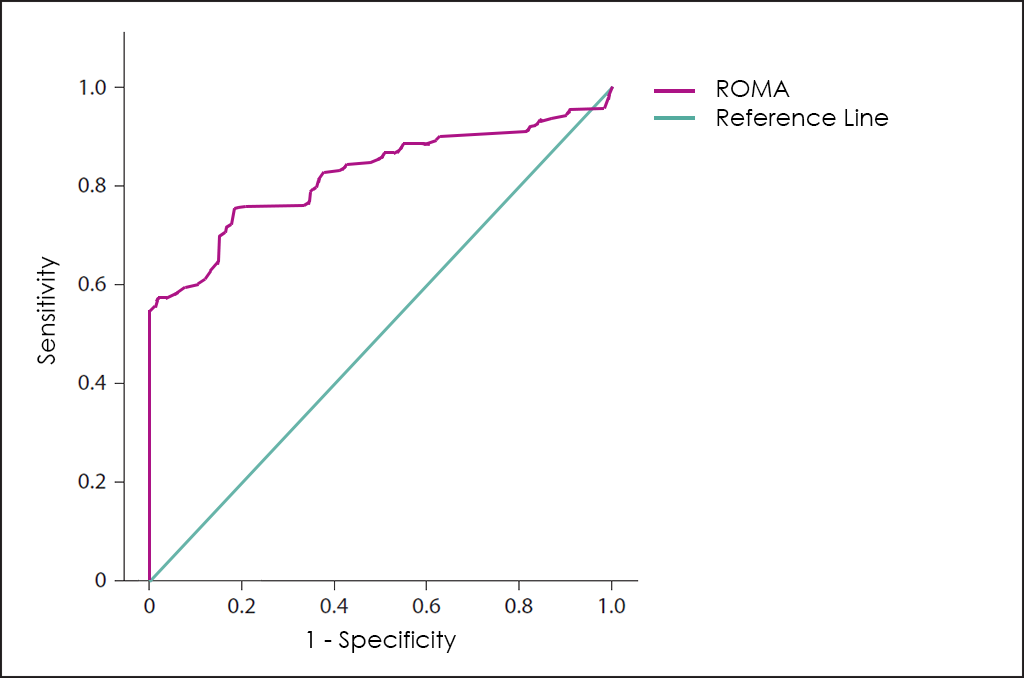
Un altre enfocament diferent va buscar reduir els falses positius del marcador tumoral CA 125 mitjançant la combinació d’aquest amb diferents característiques de les masses ovàriques obtingudes mitjançant ultrasons, el que va conduir al desenvolupament del test RMI (de l’anglès, Risk of Malignancy Index).
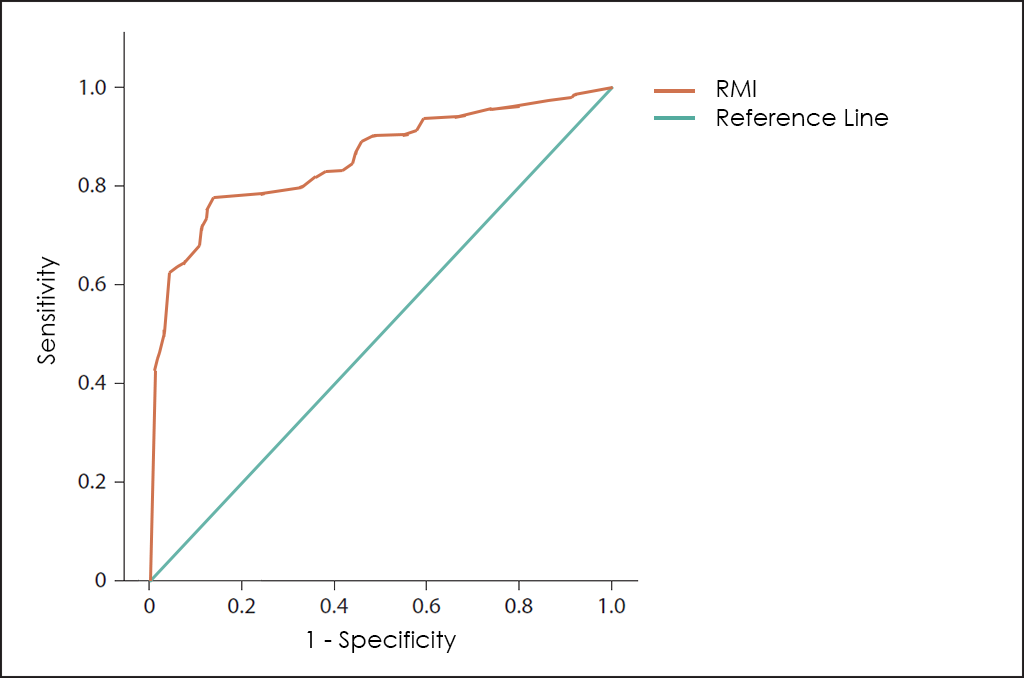
Tant el test ROMA com el RMI són útils per ajudar en el diagnòstic de masses abdominals ―com el seguiment del tractament―, però tots dos podien millorar-se clarament perquè el test ROMA no considera l’edat ni les comorbiditats del pacient (principal causa de falsos positius)he4; i el test RMI no utilitza el millor marcador tumoral fins a la data per al diagnòstic de càncer d’ovari ―l’HE4―, a més d’altres variables igualment importants que sí que estan incloses en el nostre test OncoOVARIAN Dx, el que permet obtenir unes prestacions excepcionals en el diagnòstic del càncer d’ovari, com es pot apreciar a la superposició de les corbes ROC per als marcadors tumorals CA 125 i HE4, els tests ROMA i RMI, així com el nostre test OncoOVARIAN Dx.
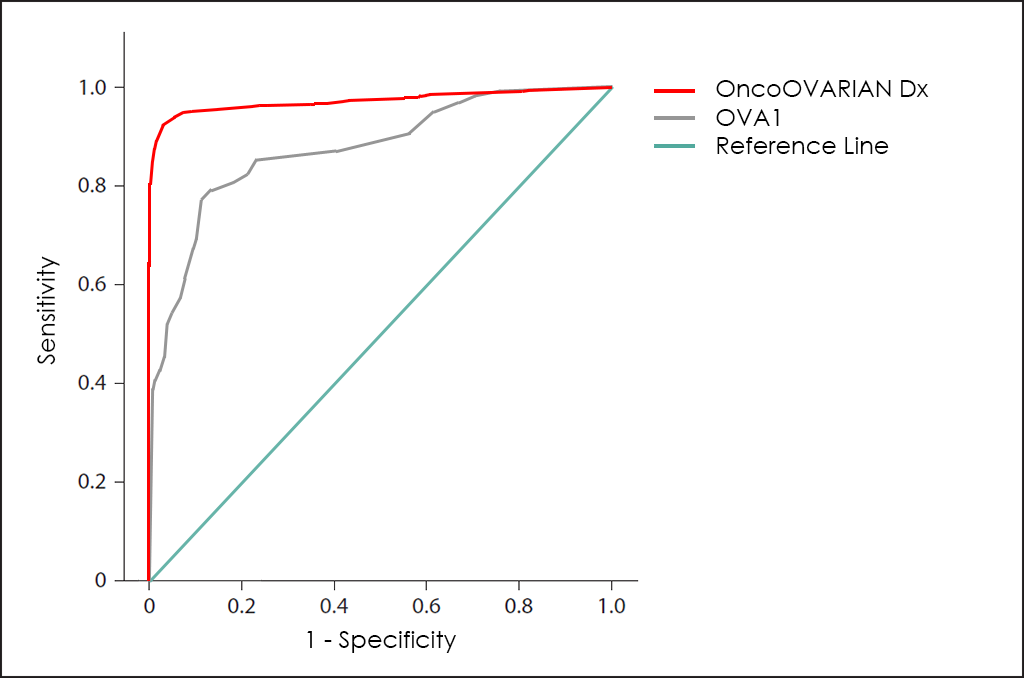
Finalment, Vermillion (NasdaqCM: VRML), una empresa nord-americana de biotecnologia, ha desenvolupat el test OVA1 amb la intenció d’ajudar els metges a prendre les decisions de tractament adequades per als pacients amb masses pèlviques i evitar cirurgies innecessàries.
El test OVA1 es basa en 5 biomarcadors (apolipoproteïna A1, microglobulina 2, CA 125, prealbúmina i transferrina), sent el seu rendiment global una mica més gran que el test ROMA i el test RMI, però pobre si ho comparem amb el rendiment del nostre test OncoOVARIAN Dx, com es pot observar en la superposició de les corbes ROC del test OVA1 i del nostre test OncoOVARIAN Dx.
Usos i propòsits d’OncoOVARIAN Dx
OncoOVARIAN Dx ha estat desenvolupat per:
- Ajudar en avaluacions diagnòstiques per a pacients d’alt risc (dones majors de 40 anys amb antecedents familiars de càncer d’ovari o càncer de mama).
- Confirmar o descartar malignitat en resultats obtinguts anteriorment amb altres proves, com ara tomografia computada (TC) o imatges de ressonància magnètica (IRM), gràcies a una major sensibilitat i especificitat que els procediments d’imatge.
- Ajudar als doctors a predir el comportament del càncer i la seva resposta al tractament, així com les possibilitats de recuperació d’una persona.
- Guiar en les decisions de tractament (ajudar a decidir si s’ha d’afegir immunoteràpia després de la cirurgia i/o radioteràpia); monitorització de la teràpia (els doctors poden usar els canvis en la presència o quantitat d’un o més marcadors tumorals per avaluar com el càncer està responent al tractament); així com predir o monitoritzar possibles recidives (la detecció de canvis en els valors dels marcadors tumorals en controls seriats pot ser part del pla de seguiment, el que pot ajudar a detectar una recurrència abans que altres mètodes).
La ciència darrera d’OncoOVARIAN Dx
Investigacions de referencia
- Molina, R., Auge J. M., Escudero J. M., Filella X., Foj, L., Torné A., Lejarcegui J., Pahisa J. “HE4 a novel tumour marker for ovarian cancer: comparison with CA 125 and ROMA algorithm in patients with gynaecological diseases.” Tumour Biol, 2011. 32(6): p. 1087-95. PMCID: PMC3195682
- Santotoribio J.D., Garcia-de la Torre A., Cañavate-Solano C., Arce-Matute F., Sanchez-del Pino M.J., Perez-Ramos S. “Cancer antigens 19.9 and 125 as tumor markers in patients with mucinous ovarian tumors.” EJGO European Journal of Gynaecological Oncology. PMID: 27048105
- Shaikh N. A., Memon F., Samo R. P. “Tumor markers; efficacy of CA-125, CEA, AFP and Beta-HCG. An institutional based descriptive & prospective study in diagnosis of ovarian malignancy.” Professional Med J 2014;21(4):621-627. PDF
- Sørensen S. S., Mosgaard B. J. “Combination of CA 125 and CEA can improve ovarian cancer diagnosis.” DANISH MEDICAL BULLETIN. Dan Med Bul 2011;58(11):A4331. November 2011. PDF
- Molina R., Filella X., Trapé J., Augé J. M., Barco A., Cañizares F., Colomer A., Fernandez A., Gaspar M. J., Martinez-Peinado A., Pérez L., Sánchez M., Escudero J. M. (2013). “Principales causas de falsos positivos en los resultados de marcadores tumorales en suero.” Sociedad Española de Bioquímica Clínica y Patología Molecular. Comisión de Marcadores Biológicos del Cáncer. PDF
Altres investigacions relacionades
- Abbas, A. M., et al., A new scoring model for characterization of adnexal masses based on two-dimensional gray-scale and colour Doppler sonographic features. Facts Views Vis Obgyn, 2014. 6(2): p. 68-74. PMCID: PMC4086018
- Akturk, E., et al., Comparison of four malignancy risk indices in the detection of malignant ovarian masses. J Gynecol Oncol, 2011. 22(3): p. 177-82. PMCID: PMC3188716
- Anton, C., et al., A comparison of CA125, HE4, risk ovarian malignancy algorithm (ROMA), and risk malignancy index (RMI) for the classification of ovarian masses. Clinics (Sao Paulo), 2012. 67(5): p. 437-41. PMCID: PMC3351260
- Antovska, V. and M. Trajanova, An original risk of ovarian malignancy index and its predictive value in evaluating the nature of ovarian tumour. Southern African Journal of Gynaecological Oncology, 2015. 7(2): p. 52-59. PDF
- Barber, E. L., et al., A preoperative personalized risk assessment calculator for elderly ovarian cancer patients undergoing primary cytoreductive surgery. Gynecol Oncol, 2015. 139(3): p. 401-6. DOI: 10.1016/j.ygyno.2015.09.080
- Bristow, R. E., et al., A model for predicting surgical outcome in patients with advanced ovarian carcinoma using computed tomography. Cancer, 2000. 89(7): p. 1532-40. PMID: 11013368
- Duffy, M. J. (2010). “Clinical Utility of Tumor Markers: What the Guidelines Recommend.” Journal of Laboratory Diagnostics 46(3): 281-291. PDF
- Duffy, M. J. and P. McGing (2010). Guidelines for the use of tumour markers. PDF
- Eagle, K. and J.A. Ledermann, Tumor Markers in Ovarian Malignancies. Oncologist, 1997. 2(5): p. 324-329. PDF
- G, S., et al., Guidelines for Use of Biomarkers in Gynecological Cancer: 2012, in Gynecological Cancer. 2012, European Group of Tumor Markers (EGTM). PDF
- Hasholzner, U., et al., Significance of the tumour markers CA 125 II, CA 72-4, CASA and CYFRA 21-1 in ovarian carcinoma. Anticancer Res, 1994. 14(6B): p. 2743-6. PubMed: 7532929
- JW, P., et al., Four risk of malignancy indices in evaluation of pelvic masses. Korean J Obstet Gynecol., 2012. 55(9): p. 636-643. PDF
- Kaijser, J., et al., Improving strategies for diagnosing ovarian cancer: a summary of the International Ovarian Tumor Analysis (IOTA) studies. Ultrasound Obstet Gynecol, 2013. 41(1): p. 9-20. DOI: 10.1002/uog.12323
- Karlsen, M. A., et al., A novel diagnostic index combining HE4, CA125 and age may improve triage of women with suspected ovarian cancer – An international multicenter study in women with an ovarian mass. Gynecol Oncol, 2015. 138(3): p. 640-6. DOI: 10.1016/j.ygyno.2015.06.021
- Kim, Y. W., et al., Multiplexed bead-based immunoassay of four serum biomarkers for diagnosis of ovarian cancer. Oncol Rep, 2012. 28(2): p. 585-91. DOI: 10.1371/journal.pone.0044960
- Lawicki, S., et al., The plasma concentration of VEGF, HE4 and CA125 as a new biomarkers panel in different stages and sub-types of epithelial ovarian tumors. J Ovarian Res, 2013. 6(1): p. 45. PMCID: PMC3706238
- Li, A., New biomarkers for ovarian cancer: OVA1 and ROMA in diagnosis. 2012. DOC
- Mayeux, R. (2004). “Biomarkers: potential uses and limitations.” NeuroRx 1(2): 182-188. DOI: 10.1602/neurorx.1.2.182
- Medicine, T. A. f. c. B. L. (2013). RECOMMENDATIONS AS A RESULT OF THE ACB NATIONAL AUDIT ON TUMOUR MARKER SERVICE PROVISION. PDF
- Moore, R. G., et al., A novel multiple marker bioassay utilizing HE4 and CA125 for the prediction of ovarian cancer in patients with a pelvic mass. Gynecol Oncol, 2009. 112(1): p. 40-6. PMCID: PMC3594094
- Moore, R. G., et al., Comparison of a novel multiple marker assay vs the Risk of Malignancy Index for the prediction of epithelial ovarian cancer in patients with a pelvic mass. Am J Obstet Gynecol, 2010. 203(3): p. 228 e1-6. DOI: 10.1016/j.ajog.2010.03.043
- Novakovic, S. (2004). “Tumor markers in clinical oncology.” Radiology and Oncology 38(2). PDF
- P, I. and P. N, Evaluation of Four Risk of Malignancy Indices (RMI) in the Preoperative Diagnosis of Ovarian Malignancy at Rajavithi Hospital. Thai Journal of Obstetrics and Gynaecology, 2013. 21: p. 163-175. PDF
- Perez, E. O. and M. I. Aceituno Azaustre (2014). “Utilidad clínica de los marcadores tumorales.” Revista Médica de JAÉN(4): 2-12. PDF
- Perkins, G. L., E. D. Slater, G. K. Sanders and J. G. Prichard (2003). “Serum Tumor Markers.” American Family Physician 68(6): 1075 – 1082. PDF
- Pinsky, P. F., et al., Potential effect of the Risk of Ovarian Cancer Algorithm (ROCA) on the mortality outcome of the Prostate, Lung, Colorectal and Ovarian (PLCO) trial. Int J Cancer, 2013. 132(9): p. 2127-33. DOI: 10.1002/ijc.27909
- Pitta Dda, R., et al., Symptoms, CA125 and HE4 for the preoperative prediction of ovarian malignancy in Brazilian women with ovarian masses. BMC Cancer, 2013. 13: p. 423. DOI: 10.1186/1471-2407-13-423
- Rein, B. J., et al., Potential markers for detection and monitoring of ovarian cancer. J Oncol, 2011. 2011: p. 475983. DOI: 10.1155/2011/475983
- Sayasneh, A., et al., Evaluating the risk of ovarian cancer before surgery using the ADNEX model: a multicentre external validation study. Br J Cancer, 2016. 115(5): p. 542-8. DOC
- Schmidt, C., CA-125: a biomarker put to the test. J Natl Cancer Inst, 2011. 103(17): p. 1290-1. DOI: 10.1093/jnci/djr344
- Sharma, S. (2009). “Tumor markers in clinical practice: General principles and guidelines.” Indian J Med Paediatr Oncol 30(1): 1-8. PMCID: PMC2902207
- Skates, S. J., Ovarian cancer screening: development of the Risk of Ovarian Cancer Algorithm (ROCA) and ROCA screening trials. Int J Gynecol Cancer, 2012. 22 Suppl 1: p. S24-6. PMCID: PMC3572791
- Sladkevicius, P. and L. Valentin, Intra- and interobserver agreement when describing adnexal masses using the International Ovarian Tumor Analysis terms and definitions: a study on three-dimensional ultrasound volumes. Ultrasound Obstet Gynecol, 2013. 41(3): p. 318-27. DOI: 10.1002/uog.12289
- Soletormos, G., et al., Clinical Use of Cancer Biomarkers in Epithelial Ovarian Cancer: Updated Guidelines From the European Group on Tumor Markers. Int J Gynecol Cancer, 2016. 26(1): p. 43-51. DOI: 10.1097/IGC.0000000000000586
- Sturgeon, C. (2002). “Practice guidelines for tumor marker use in the clinic.” Clin Chem 48(8): 1151-1159. PMID: 12142367
- Sturgeon, C. M., B. R. Hoffman, D. W. Chan, S. L. Ch’ng, E. Hammond, D. F. Hayes, L. A. Liotta, E. F. Petricoin, M. Schmitt, O. J. Semmes, G. Soletormos, E. van der Merwe, E. P. Diamandis and B. National Academy of Clinical (2008). “National Academy of Clinical Biochemistry Laboratory Medicine Practice Guidelines for use of tumor markers in clinical practice: quality requirements.” Clin Chem 54(8). DOI: 10.1373/clinchem.2007.094144
- Timmerman, D., et al., Ovarian cancer prediction in adnexal masses using ultrasound-based logistic regression models: a temporal and external validation study by the IOTA group. Ultrasound Obstet Gynecol, 2010. 36(2): p. 226-34. DOI: 10.1002/uog.7636
- Trape, J., R. Molina, F. Sant, J. Montesinos, A. Arnau, J. Franquesa, R. Blavia, E. Martin, E. Marquilles, D. Perich, C. Perez, J. M. Roca, M. Domenech, J. Lopez and J. M. Badal (2012). “Diagnostic accuracy of tumour markers in serous effusions: a validation study.” Tumour Biol 33(5): 1661-1668. DOI: 10.1007/s13277-012-0422-3
- Trapé Pujol, J. and R. Molina Porto (2006). “Aspectos generales de los marcadores tumorales.” JANO 1620: 45-48. PDF
- Van Calster, B., et al., Practical guidance for applying the ADNEX model from the IOTA group to discriminate between different subtypes of adnexal tumors. Facts Views Vis Obgyn, 2015. 7(1): p. 32-41. PMCID: PMC4402441
- Yamamoto, Y., et al., Comparison of 4 Risk-of-Malignancy Indexes in the Preoperative Evaluation of Patients With Pelvic Masses: A Prospective Study. Clinical Ovarian & Other Gynecologic Cancer 2014. 7(1): p. 8-12. DOI: 10.1016/j.cogc.2014.11.001
- Yoruk, P., et al., Comparison of the risk of malignancy index and self-constructed logistic regression models in preoperative evaluation of adnexal masses. J Ultrasound Med, 2008. 27(10): p. 1469-77. PDF
- Yoshida, A.,et al., Comparing the Copenhagen Index (CPH-I) and Risk of Ovarian Malignancy Algorithm (ROMA): Two equivalent ways to differentiate malignant from benign ovarian tumors before surgery? Gynecol Oncol, 2016. 140(3): p. 481-5. DOI: 10.1016/j.ygyno.2016.01.023

