OncoPROSTATE Dx – Test de diagnóstico para cáncer de próstata
Visión general
OncoPROSTATE Dx es una solución innovadora, no invasiva, precisa, rentable y validada, especialmente desarrollada para ayudar en el diagnostico del cáncer de próstata así como para la confirmación del mismo ―como complemento a hallazgos sospechosos obtenidos mediante procedimientos de diagnóstico por la imagen, con el fin de reducir el número de biopsias de tejido innecesarias a las que los pacientes tienen que someterse―. También tiene usos potenciales para la monitorización del tratamiento, pronóstico así como para la vigilancia ante recidivas.
OncoPROSTATE Dx calcula el riesgo a partir de una puntuación que se obtiene de varios biomarcadores del paciente (principalmente marcadores tumorales así como de cierta información clínica del mismo).

Click here to download the brochure in PDF format.
Marcadores tumorales
Los marcadores tumorales son sustancias liberadas por las células tumorales, que entran al torrente sanguíneo u otros fluidos biológicos y son útiles para el diagnóstico, pronóstico y monitorización del tratamiento en diferentes tipos de cáncer.
La mayoría de los marcadores tumorales no son específicos de ningún tipo de cáncer y las diferencias entre las enfermedades benignas y malignas son cuantitativas (por ejemplo, los pacientes con tumores epiteliales tienden a tener niveles significativamente más altos de estos marcadores tumorales que los pacientes sin malignidad).
En la actualidad, existen más de 20 parámetros bien conocidos que son ampliamente considerados como marcadores de tumores, como el PSA ―relacionado con el cáncer de próstata―, el CA 15.3 ―relacionado con el cáncer de mama―, el CA 125 y la HE4 ―ambos relacionados con cáncer de ovario―, el CEA y el CA 19.9 ―ambos relacionados con diferentes tipos de cáncer gastrointestinal (cáncer colorrectal, gástrico y pancreático)―, o la NSE y la ProGRP ―ambas relacionados con el cáncer de pulmón―.
Sin embargo, hay una variedad de factores que pueden afectar la exactitud de los marcadores tumorales ya que hacen aumentar sus niveles sin presencia de malignidad. La razón principal son las enfermedades benignas, aunque también pueden afectar diferentes interferencias técnicas.
En este sentido, la Sociedad Española de Bioquímica Clínica y Patología Molecular, Comisión de Biomarcadores del Cáncer, estableció los Criterios Barcelona, 4 criterios que buscan ayudar a distinguir y valorar correctamente los resultados de los marcadores tumorales y reducir el número de falsos positivos (FP):
- Evaluación de las concentraciones séricas de los marcadores tumorales.
- Descarte de patologías benignas como principal fuente de falsos positivos.
- Recomendación de seguimiento si los marcadores tumorales arrojan resultados moderados (Zona Gris/Indeterminado).
- Eliminación de interferencias técnicas.
Mediciones estadísticas en pruebas de diagnóstico
Desafortunadamente, el uso de marcadores tumorales en la rutina presenta también otros problemas, tales como baja sensibilidad en etapas tempranas o inexistencia de un marcador tumoral específico para cada tumor maligno. Sin embargo, la combinación de 2 o más marcadores tumorales arroja mejores resultados, especialmente en etapas avanzadas.
En este sentido, la combinación de varios marcadores tumorales ―así como la inclusión de información de la historia clínica del paciente en los cálculos―, utilizando algoritmos complejos con múltiples variables, da como resultado una mayor sensibilidad y especificidad: eso es lo que hemos bautizado como MBDAA (del inglés, Multiple Biomarkers Disease Activity Algorithms).
La sensibilidad de un test de diagnóstico es el porcentaje de positivos reales que se identifican correctamente, y la especificidad es la proporción de negativos verdaderos que se clasifican correctamente. Ambas variables están estrechamente unidas entre sí y dan una idea de la exactitud de dicho test.
Un test que identifique correctamente todos los verdaderos positivos como positivos, pero que tenga muchos falsos negativos tendría una sensibilidad del 100%, pero una baja especificidad. Por ejemplo, la sensibilidad mide el número de tumores malignos que se identifican correctamente como cáncer, mientras que la especificidad mide el número de tumores no malignos que se identifican correctamente como benignos. Una alta sensibilidad significa menos cánceres diagnosticados como benignos y una alta especificidad significa menos tumores benignos diagnosticados como malignos.
Además, el valor predictivo positivo (VPP) es el número de verdaderos positivos correctamente identificados sobre el total de positivos reales. Una prueba con muchos falsos positivos tendrá un VPP bajo. Por otra parte, el valor predictivo negativo (VPN) es el número de negativos verdaderos correctamente identificados sobre el total de negativos reales. Un alto valor VPN significa que muy pocos positivos verdaderos fueron incorrectamente identificados como negativos.
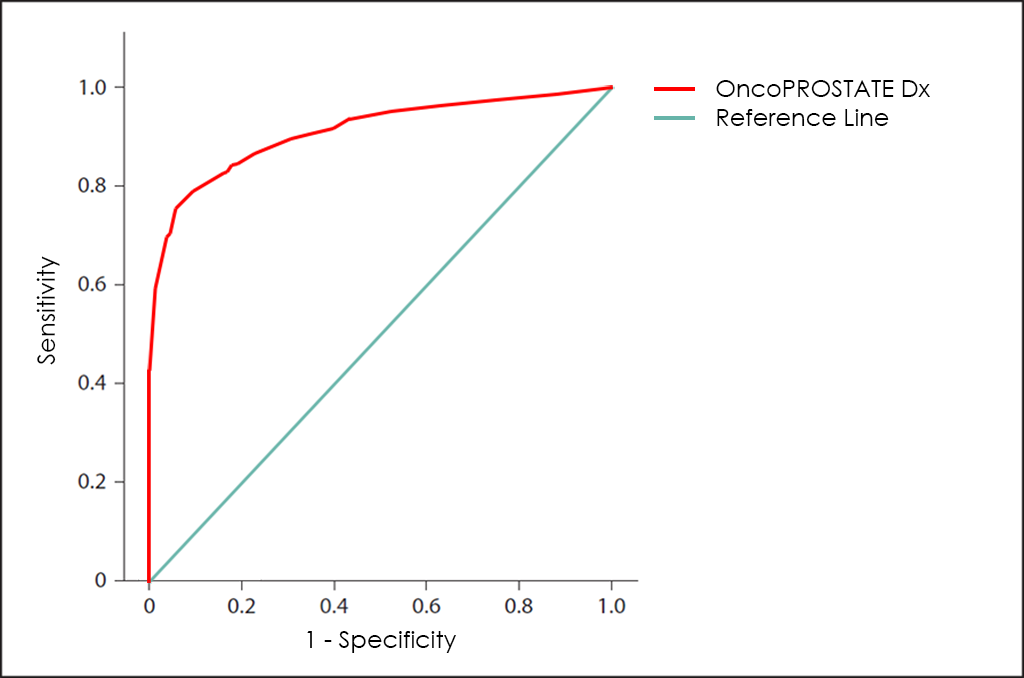
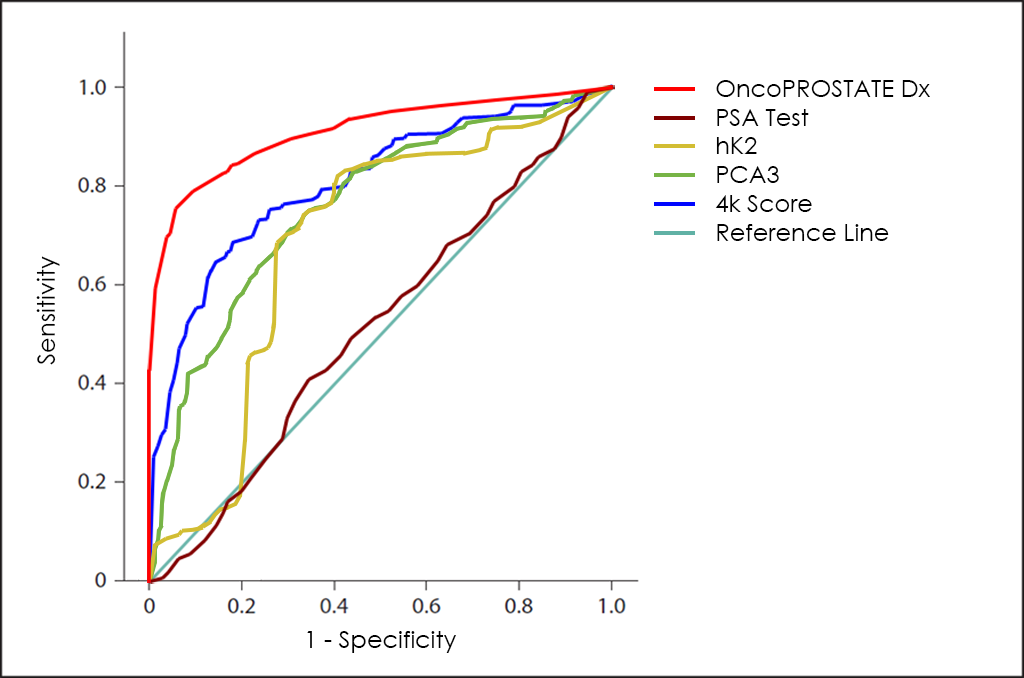
Todos estos parámetros diferentes se pueden representar juntos en un gráfico que se conoce como curva ROC (del inglés, Receiving Operator Curve), donde se muestran mejores resultados con curvas que tienden a acercarse a la esquina superior izquierda de la imagen (100% de sensibilidad y 100% de especificidad).
Curva ROC
La curva ROC del test OncoPROSTATE Dx ―basado en el recuento combinado de los marcadores tumorales PSA total, PSA libre (fPSA), p2PSA y hK2; la sobreexpresión de los genes Post-DRE PCA3 y T2:ERG; diferentes comorbilidades, así como otros datos de 3.725 pacientes―, muestra unas capacidades de diagnóstico realmente interesantes: 81,7% de sensibilidad y 98,2% de especificidad.
Cómo funciona
Como todos los tests MBDAA de BIOPROGNOS, OncoPROSTATE Dx está disponible en línea a través de un acceso seguro a nuestra plataforma Cloud. Como solución en la nube, OncoPROSTATE Dx está diseñado para ser utilizado en modalidad Software as a Service (SaaS), es decir, sin instalación, sin actualizaciones periódicas, con bajo coste total de adquisición, así como sin costes de mantenimiento.
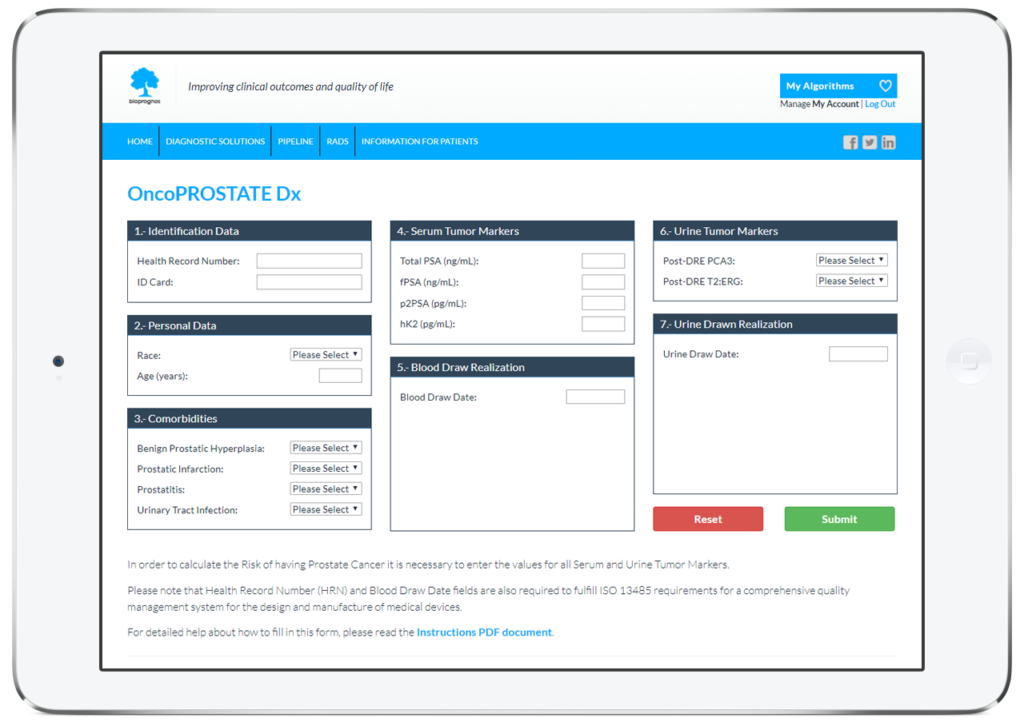
De esta manera, los doctores o los técnicos de laboratorio tan solo deben llenar el formulario online con los valores obtenidos previamente de los pacientes (datos personales, comorbilidades y valores de los marcadores tumorales) y pulsar en el botón Enviar para obtener el riesgo de tener cáncer de próstata.
Hojas de pedido
Para facilitar el trabajo, los doctores pueden descargarse y re llenar el formulario de pedido del test OncoPROSTATE Dx de una manera rápida y fácil ―con todos los datos necesarios para un cálculo óptimo del riesgo ya detallados―.

Pulse aquí para descargarse la hoja de pedido de OncoPROSTATE Dx en formato PDF.
Informe final
Después de que los doctores introduzcan los datos del paciente en el formulario online, la aplicación presenta los resultados en una pantalla separada, permitiendo su conversión en documento PDF para ser descargado o enviado por correo electrónico.


Pulse aquí para descargarse el informe en formato PDF.
El informe incluye dos secciones principales: Información del paciente y Resultado. En la primera se muestran todos los datos del paciente introducidos previamente para su seguimiento. La segunda incluye: Resultados, que indican si los niveles de los marcadores tumorales están dentro del rango de normalidad o no; Riesgo, con una barra de puntuación que muestra la probabilidad de tener cáncer de próstata; Comentarios, creados dinámicamente para ayudar a los doctores y a los profesionales de la salud a entender de una manera fácil cómo se han detectado falsos positivos (como niveles de marcadores tumorales sospechosos de presencia de cáncer, pero que al considerar las otras variables en conjunto, no se corresponden con hallazgos malignos); y, finalmente, las Conclusiones, con recomendaciones que sugieren la presencia de cáncer, repetir el test en 4 semanas (para el riesgo moderado, es decir, aquellos casos en los que los niveles de los marcadores tumorales son superiores a la normalidad pero en los que no está claro ser de alto riesgo), o repetir el test en 1 año para los resultados de bajo riesgo.
Téngase en cuenta que el informe final está orientado tan solo para profesionales de la salud ―no para pacientes―, ya que OncoPROSTATE Dx ha sido diseñado como “una herramienta para ayudar a los profesionales de la salud en el diagnóstico de cáncer de próstata”, y certificado con esta finalidad por la DECLARACIÓN DE CONFORMIDAD CE (Directiva de Dispositivos Médicos 93/42/CEE, Clase I, Regla 12).
Declaración de conformidad CE
Desde el pasado 20 de abril de 2017 (cuando se lanzó la versión 1.0), OncoPROSTATE Dx posee la Declaración de Conformidad CE que certifica que ha sido evaluado para cumplir con altos requisitos de seguridad, salud y protección ambiental.

Pulse aquí para descargarse la DECLARACIÓN DE CONFORMIDAD CE de OncoPROSTATE Dx en formato PDF.
Esta declaración certifica la prueba OncoPROSTATE Dx para todo el Espacio Económico Europeo (EEE).
Además, también hay otras dos ventajas importantes que otorga el marcado CE, tanto a las empresas como a los consumidores en el EEE:
- Las empresas tienen la garantía que los productos que disponen del marcado CE pueden comercializarse en todo el EEE.
- Los consumidores tienen la garantía que se dispone del mismo nivel de salud, seguridad y protección medioambiental en todo el EEE.
Otros tests disponibles
Desde hace años, se utilizan diferentes métodos para el diagnóstico precoz del cáncer de próstata, incluyendo el uso del marcador tumoral PSA, pero los resultados no son satisfactorios, ya que este marcador tiene una baja sensibilidad en las primeras etapas, además de presentar una elevada proporción de falsos positivos ―independientemente de la edad del paciente―.
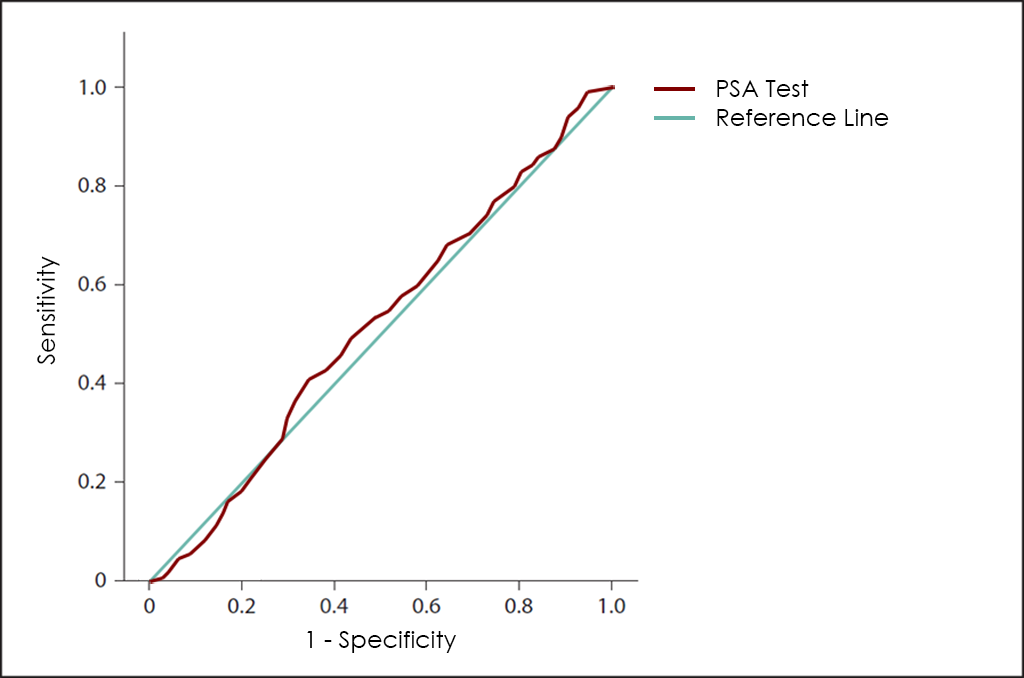
El PSA tiene papeles bien definidos en el cáncer de próstata (incluyendo el diagnóstico, la estadificación, la planificación y la respuesta al tratamiento), sin embargo, los clínicos deben recordar que el PSA es más bien “órgano específico” más que “tumor específico”.
Además, los niveles de PSA ajustados por edad así como el ratio PSA libre/PSA total tan solo deben considerarse como una simple orientación y requieren de más exploraciones complementarias. Por ejemplo, el papel del ratio PSA libre/PSA total (los carcinomas presentan niveles más elevados de PSA total que de PSA libre), en la determinación de la causa de un nivel elevado de PSA, solo puede prevenir aquellas biopsias en los casos donde se tiene la certeza de que no hay carcinoma, algo casi improbable con dichos métodos. Por otra parte, también es importante remarcar que, la realización de un examen rectal posterior a la determinación de los niveles de PSA en sangre, tampoco es un método que pueda considerarse recomendable para descartar resultados falsamente elevados.
En este sentido, cuantas más solicitudes del test PSA se realicen, mayor será la probabilidad de hallar niveles fuera del rango de normalidad (0-4 ng/ml), por lo que las diferentes sociedades oncológicas de todo el mundo recomiendan utilizar este método en su contexto correcto o de lo contrario existe el riesgo de crear ansiedad al asociarse un incremento de sus niveles con el cáncer de próstata ―algo que lamentablemente ha ocurrido con más frecuencia de la deseada, sobre todo cuando los niveles de PSA están justo por encima de 4 ng/ml―. Además, el punto de corte absoluto utilizado para determinar la necesidad de realizar una biopsia de próstata no está claro y las tasas de detección en niveles de PSA entre 2,5-4,0 ng/ml han demostrado ser parecidas (alrededor del 30%) a las tasas para niveles entre 4,0-10,0 ng/ml. Esto indica que valores entre 2-2,5 ng/ml podrían ser un punto de corte más apropiado que 4,0 ng/ml. En contra de esto, algunos expertos recomiendan la necesidad urgente de utilizar otros marcadores tumorales que reflejen más exactamente la malignidad.
En los últimos años, el estudio de otros nuevos marcadores tumorales, básicamente isoformas del PSA tales como el p2PSA o PSA Intacto (iPSA), han ayudado a conseguir una mayor sensibilidad para las primeras etapas, así como una mayor especificidad para todos los estadios, pero sin resultados que puedan recomendar su uso como solución única de diagnóstico.
Otro marcador tumoral interesante es el hK2, que aunque pertenece a la misma familia de proteasas séricas que el PSA ―compartiendo hasta el 80% de sus secuencias de aminoácidos―, parece diferenciar mejor entre benignidad (hiperplasia benigna de próstata o prostatitis, entre otras) y malignidad, que el propio PSA.
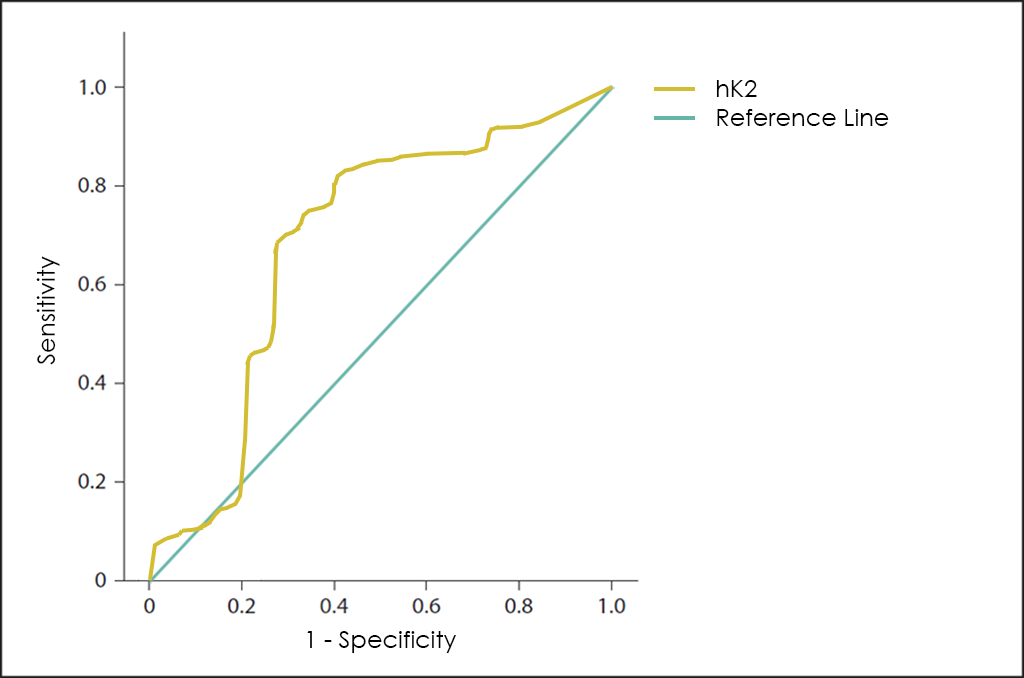
Posteriomente se descubrió el marcador tumoral PCA3 (del inglés, Prostate Cancer Antigen 3). EL PCA3 es un gen que expresa ARN no codificante que solo se expresa en el tejido prostático humano con niveles muy elevados ante la presencia de cáncer de próstata (hasta 60 ó 100 veces más en las células cancerígenas que en las céculas sanas), por lo que debido a su perfil de expresión restringido, el ARN del PCA3 se ha considerado útil como marcador tumoral para el diagnóstico del cáncer de próstata. Lamentablemente, si se usa de forma independientemente ―como muestra su curva ROC―, no tiene suficiente sensibilidad y especificidad ante la malignidad que permita descartar la presencia de cáncer por sí mismo.
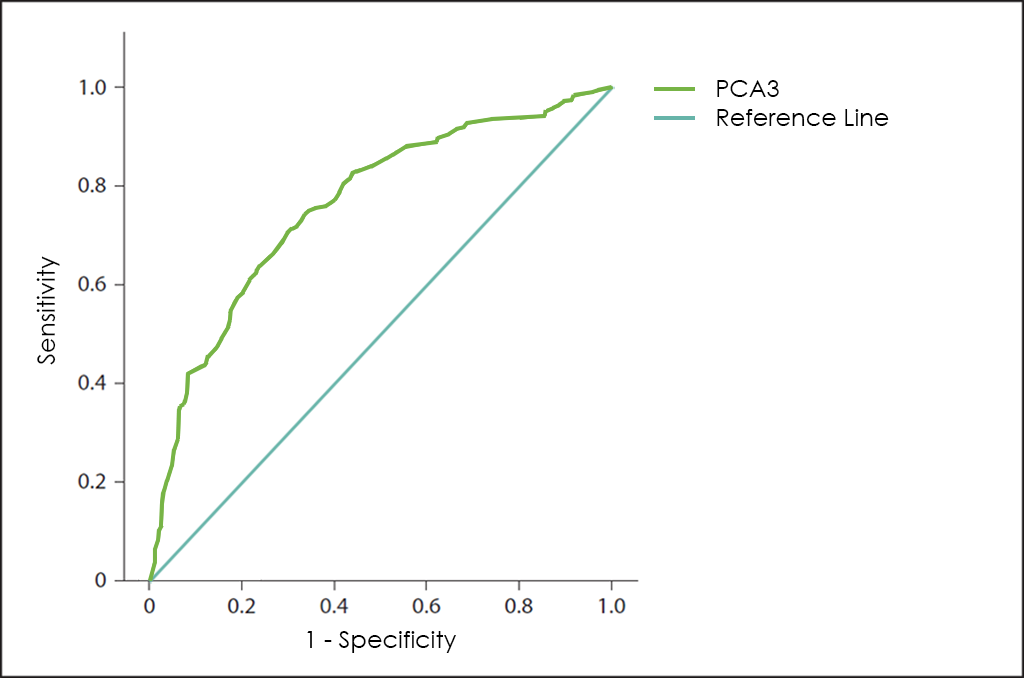
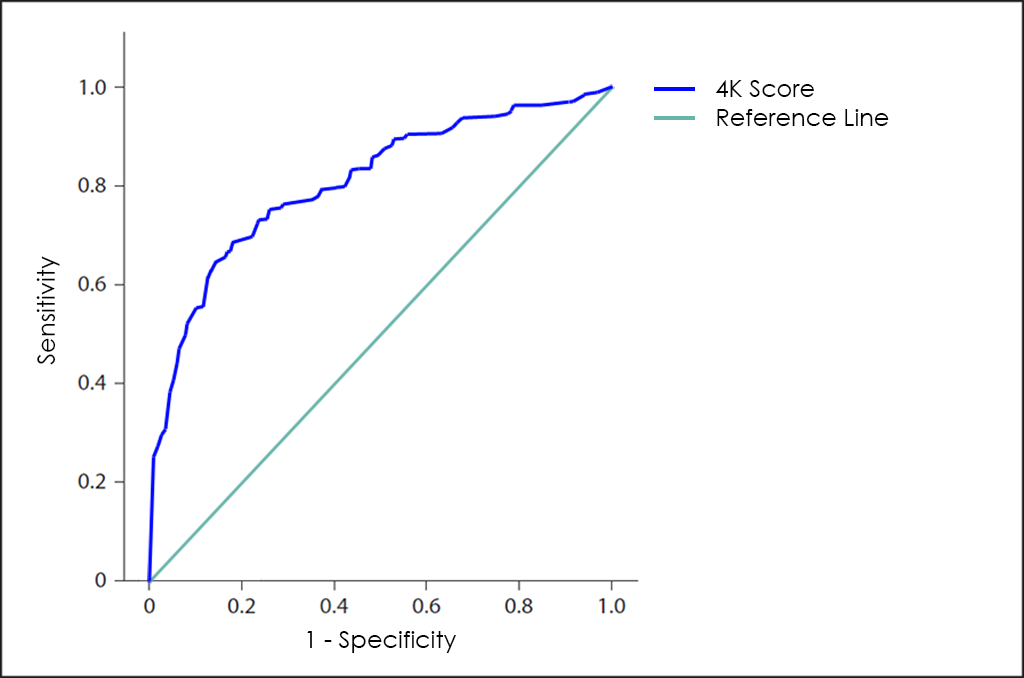
Por otra parte, Opko Health (Nasdaq: OPK), una empresa estadounidense de biotecnología, desarrolló el 4K Score con la intención de ayudar a los doctores a tomar las decisiones de tratamiento adecuadas para los pacientes con glándula prostática aumentada o niveles elevados de PSA, intentando reducir las biopsias innecesarias de próstata típicas por falsos positivos.
El 4K Score se basa en los niveles en sangre de 4 calicreínas (PSA total, fPSA, iPSA y hK2), siendo su rendimiento global mayor que el test PSA, pero demasiado pobre también como para considerarlo como método de diagnóstico más allá que la simple orientación ―al presentar todavía una elevada tasa de falsos positivos―.
Para finalizar, la superposición de las curvas ROC del test PSA, de los marcadores tumorales hK2 y PCA3, del 4k Score, así como nuestro test OncoPROSTATE Dx.
Usos y propósitos de OncoPROSTATE Dx
OncoPROSTATE Dx ha sido desarrollado para:
- Ayuda en evaluaciones diagnósticas para pacientes de alto riesgo (hombres mayores de 50 años con niveles sanguíneos de PSA superiores a 4 ng/ml).
- Confirmar o descartar malignidad en resultados obtenidos anteriormente con otras pruebas, tales como tomografía computarizada (TC) o imágenes de resonancia magnética (IRM), gracias a una mayor sensibilidad y especificidad que los procedimientos de imagen.
- Ayudar a los doctores a predecir el comportamiento del cáncer y su respuesta al tratamiento, así como las posibilidades de recuperación de una persona.
- Guiar en las decisiones de tratamiento (ayudar a decidir si se debe añadir inmunoterapia después de la cirugía y/o radioterapia); monitorización de la terapia (los doctores pueden usar los cambios en la presencia o cantidad de uno o más marcadores tumorales para evaluar cómo el cáncer está respondiendo al tratamiento); así como predecir o monitorizar posibles recidivas (la detección de cambios en los valores de los marcadores tumorales en controles seriados puede ser parte del plan de seguimiento, lo que puede ayudar a detectar una recurrencia antes que otros métodos).
La ciencia detrás de OncoPROSTATE Dx
Investigaciones de referencia
- Salami S. S., Schmidt F., Laxman B., Regan M. M., Rickman D. S., Scherr D., Bueti G., Siddiqui J., Tomlins S. A., Wei J. T., Chinnaiyan A, Rubin M. A., Sanda M. G. “Combining Urinary Detection of TMPRSS2:ERG and PCA3 with Serum PSA to Predict Diagnosis of Prostate Cancer.” Urol Oncol. 2013 July ; 31(5): 566–571. DOI: 10.1016/j.urolonc.2011.04.001
- Molina R., Filella X., Trapé J., Augé J. M., Barco A., Cañizares F., Colomer A., Fernandez A., Gaspar M. J., Martinez-Peinado A., Pérez L., Sánchez M., Escudero J. M. (2013). “Principales causas de falsos positivos en los resultados de marcadores tumorales en suero.” Sociedad Española de Bioquímica Clínica y Patología Molecular. Comisión de Marcadores Biológicos del Cáncer. PDF
Otras investigaciones relacionadas
- Abrate, A., et al., Clinical performance of the Prostate Health Index (PHI) for the prediction of prostate cancer in obese men: data from the PROMEtheuS project, a multicentre European prospective study. BJU Int, 2015. 115(4): p. 537-45. PDF
- Abrate, A., G. Lughezzani, G. M. Gadda, G. Lista, E. Kinzikeeva, N. Fossati, A. Larcher, P. Dell’Oglio, F. Mistretta, N. Buffi, G. Guazzoni and M. Lazzeri (2014). “Clinical use of [-2]proPSA (p2PSA) and its derivatives (%p2PSA and Prostate Health Index) for the detection of prostate cancer: a review of the literature.” Korean J Urol 55(7): 436-445. DOI: 10.4111/kju.2014.55.7.436
- Alapont JM, Navarro S, Budía A, España F, Morera F, Jiménez JF. PSA y hK2 en el diagnóstico de cáncer de próstata. Servicio de Urología y *Centro de Investigación. Hospital Universitario La Fe. Valencia – ACTAS UROLÓGICAS ESPAÑOLAS JUNIO 2008. PDF
- BARUTÇUOĞLU, B., et al., Performance of total prostate specific antigen and free prostate specific antigen ratio for screening prostate. Turkish Journal of Cancer. 39, 2009. 1. PDF
- Bo M, Ventura M, Marinello R, Capello S, Casetta G, Fabris F. Relationship between Prostatic Specific Antigen (PSA) and volume of the prostate in the Benign Prostatic Hyperplasia in the elderly. Crit Rev Oncol Hematol. 2003;47(3):207-11. PMID: 12962896
- Cook, B. Prostate cancer diagnostics: now and in the future. 2013. Web
- Duffy, M. J. (2010). “Clinical Utility of Tumor Markers: What the Guidelines Recommend.” Journal of Laboratory Diagnostics 46(3): 281-291. PDF
- Duffy, M. J. and P. McGing (2010). Guidelines for the use of tumour markers. PDF
- Fernández J, Olmo JM, Fernández A, Martín JA, Bermúdez FJ, Pulido E, Molero JM, Morales D. Criterios de derivación en hiperplasia benigna de próstata para atención primaria – Actas Urológicas Españolas – 2010. DOI: 10.1016/S0210-4806(10)70007-3
- Filella X, Giménez N. Evaluation of [− 2] proPSA and Prostate Health Index (phi) for the detection of prostate cancer: a systematic review and meta-analysis, Clinical Chemistry and Laboratory Medicine (CCLM) 2012. DOI: 10.1515/cclm-2012-0410
- Filella X, Foj L, Alcover J, Augé JM, Escudero JM, Molina R. ProPSA, un nuevo biomarcador para la detección y el manejo del cáncer de próstata. Revista del Laboratorio Clínico, 2013. DOI: 10.1016/j.labcli.2013.01.006
- Filella X, Foj L. Emerging biomarkers in the detection and prognosis of prostate cancer. Clinical Chemistry and Laboratory Medicine (CCLM) 2014. DOI: 10.1515/cclm-2014-0988
- Haese A, Graefen M, Noldus J, Hammerer P, Huland E, Huland H. Prostatic volume and ratio of free-to-total prostate specific antigen in patients with prostatic cancer or benign prostatic hyperplasia. J Urol. 1997;158(6):2188-92. PMID: 9366341
- Haese, A. and Partin A.W., Total, Complexed, and Free PSA Forms and Human Glandular Kallikrein 2, in Current Clinical Urology: Management of Prostate Cancer, E.A. Klein, Editor., Humana Press Inc. DOI: 10.1007/978-1-59259-776-5_2
- Hwang, I., et al., The diagnostic ability of an additional midline peripheral zone biopsy in transrectal ultrasonography-guided 12-core prostate biopsy to detect midline prostate cancer. Ultrasonography, 2016. 35(1): p. 61-8. DOI: 10.14366/usg.15039
- Jara Rascón, J., et al., Evaluación del antígeno especifico prostático (PSA) ajustado al volumen de la zona transicional en la detección del cáncer de próstata. Actas Urol Esp, 2005. 29(5). Web
- Malik, G., M. D. Ward, S. K. Gupta, M. W. Trosset, W. E. Grizzle, B. L. Adam, J. I. Diaz and O. J. Semmes (2005). “Serum levels of an isoform of apolipoprotein A-II as a potential marker for prostate cancer.” Clin Cancer Res 11(3): 1073-1085. PMID: 15709174
- Martins A, Reis A, Bovo T, Suaid H, Cologna A, Paschoalin E. Free PSA and prostate volume on the diagnosis of prostate carcinoma – Acta Cirurgica Brasileira – 2003. DOI: 10.1590/S0102-86502003001200008
- Mayeux, R. (2004). “Biomarkers: potential uses and limitations.” NeuroRx 1(2): 182-188. DOI: 10.1602/neurorx.1.2.182
- Medicine, T. A. f. c. B. L. (2013). RECOMMENDATIONS AS A RESULT OF THE ACB NATIONAL AUDIT ON TUMOUR MARKER SERVICE PROVISION. PDF
- Molina, R., et al., Utility of serum tumor markers as an aid in the differential diagnosis of patients with clinical suspicion of cancer and in patients with cancer of unknown primary site. Tumour Biol, 2012. 33(2): p. 463-74. DOI: 10.1007/s13277-011-0275-1
- Nam RK, Diamandis EP, Toi A, et al. Serum human glandular kallikrein-2 protease levels predict the presence of prostate cancer among men with elevated prostate-specific antigen. J Clin Oncol. 2000;18(5):1036-42. DOI: 10.1200/JCO.2000.18.5.1036
- Nickel JC. Benign prostatic hyperplasia: does prostate size matter?. Rev Urol. 2003;5 Suppl 4:S12-7. PMCID: PMC1502356
- Novakovic, S. (2004). “Tumor markers in clinical oncology.” Radiology and Oncology 38(2). PDF
- Ontario Prostate Specific Antigen (PSA) Clinical Guidelines: The PSA Clinical Guideline Expert Committee for the Laboratory Proficiency Testing Program (LPTP), 97.09.30, in Physician Reference Document. 1998. PDF
- Perez, E. O. and M. I. Aceituno Azaustre (2014). “Utilidad clínica de los marcadores tumorales.” Revista Médica de JAÉN(4): 2-12. PDF
- Perkins, G. L., E. D. Slater, G. K. Sanders and J. G. Prichard (2003). “Serum Tumor Markers.” American Family Physician 68(6): 1075 – 1082. PDF
- Punnen, S., N. Pavan and D. J. Parekh (2015). “Finding the Wolf in Sheep’s Clothing: The 4Kscore Is a Novel Blood Test That Can Accurately Identify the Risk of Aggressive Prostate Cancer.” Rev Urol 17(1): 3-13. PMCID: PMC4444768
- Saedi, M. S., Z. Zhu, K. Marker, R. S. Liu, P. M. Carpenter, H. Rittenhouse and S. D. Mikolajczyk (2001). “Human kallikrein 2 (hK2), but not prostate-specific antigen (PSA), rapidly complexes with protease inhibitor 6 (PI-6) released from prostate carcinoma cells.” Int J Cancer 94(4): 558-563. PMID: 11745444
- Salagierski M, Mulders P, Schalken JA. Predicting prostate biopsy outcome using a PCA3-based nomogram in a Polish cohort. Anticancer Res. 2013;33(2):553-7. PMID: 23393348
- Sharma, S. (2009). “Tumor markers in clinical practice: General principles and guidelines.” Indian J Med Paediatr Oncol 30(1): 1-8. PMCID: PMC2902207
- Sikaris, K. PROSTATE HEALTH INDEX. The latest advance in prostate health testing. 2012. DOI: 10.1177/1756287213513488
- Stephan, C., et al., The ratio of prostate-specific antigen (PSA) to prostate volume (PSA density) as a parameter to improve the detection of prostate carcinoma in PSA values in the range of < 4 ng/mL. Cancer, 2005. 104(5): p. 993-1003. DOI: 10.1002/cncr.21267
- Stephan C, Stroebel G, Heinau M, et al. The ratio of prostate-specific antigen (PSA) to prostate volume (PSA density) as a parameter to improve the detection of prostate carcinoma in PSA values in the range of < 4 ng/mL. Cancer. 2005;104(5):993-1003. DOI: 10.1002/cncr.21267
- Sturgeon, C. (2002). “Practice guidelines for tumor marker use in the clinic.” Clin Chem 48(8): 1151-1159. PMID: 12142367
- Sturgeon, C. M., E. P. Diamandis, B. R. Hoffman, D. W. Chan, S. L. Ch’ng, E. Hammond, D. F. Hayes, L. A. Liotta, E. F. Petricoin, M. Schmitt, O. J. Semmes, G. Söletormos and E. van der Merwe (2009). National Academy of Clinical Biochemistry Laboratory Medicine Practice Guidelines for use of tumor markers in clinical practice: quality requirements. DOI: 10.1373/clinchem.2007.094144
- Sturgeon, C. M., B. R. Hoffman, D. W. Chan, S. L. Ch’ng, E. Hammond, D. F. Hayes, L. A. Liotta, E. F. Petricoin, M. Schmitt, O. J. Semmes, G. Soletormos, E. van der Merwe, E. P. Diamandis and B. National Academy of Clinical (2008). “National Academy of Clinical Biochemistry Laboratory Medicine Practice Guidelines for use of tumor markers in clinical practice: quality requirements.” Clin Chem 54(8): e1-e10. DOI: 10.1373/clinchem.2007.094144
- Trapé Pujol, J. and R. Molina Porto (2006). “Aspectos generales de los marcadores tumorales.” JANO 1620: 45-48. PDF
- Zhu, Y., et al., Development and external validation of a prostate health index-based nomogram for predicting prostate cancer. Sci Rep, 2015. 5: p. 15341. DOI: 10.1038/srep15341

