OncoBREAST Dx – Test de diagnóstico para cáncer de mama
Visión general
OncoBREAST Dx es una solución innovadora, no invasiva, precisa, rentable y validada, especialmente desarrollada para ayudar en el diagnostico del cáncer de mama así como para la confirmación del mismo ―como complemento a hallazgos sospechosos obtenidos mediante procedimientos de diagnóstico por la imagen, con el fin de reducir el número de biopsias de tejido innecesarias a las que los pacientes tienen que someterse―. También tiene usos potenciales para la monitorización del tratamiento, pronóstico así como para la vigilancia ante recidivas.
OncoBREAST Dx calcula el riesgo a partir de una puntuación que se obtiene de varios biomarcadores del paciente (principalmente marcadores tumorales así como de cierta información clínica del mismo).

Click here to download the brochure in PDF format.
Marcadores tumorales
Los marcadores tumorales son sustancias liberadas por las células tumorales, que entran al torrente sanguíneo u otros fluidos biológicos y son útiles para el diagnóstico, pronóstico y monitorización del tratamiento en diferentes tipos de cáncer.
La mayoría de los marcadores tumorales no son específicos de ningún tipo de cáncer y las diferencias entre las enfermedades benignas y malignas son cuantitativas (por ejemplo, los pacientes con tumores epiteliales tienden a tener niveles significativamente más altos de estos marcadores tumorales que los pacientes sin malignidad).
En la actualidad, existen más de 20 parámetros bien conocidos que son ampliamente considerados como marcadores de tumores, como el PSA ―relacionado con el cáncer de próstata―, el CA 15.3 ―relacionado con el cáncer de mama―, el CA 125 y la HE4 ―ambos relacionados con cáncer de ovario―, el CEA y el CA 19.9 ―ambos relacionados con diferentes tipos de cáncer gastrointestinal (cáncer colorrectal, gástrico y pancreático)―, o la NSE y la ProGRP ―ambas relacionados con el cáncer de pulmón―.
Sin embargo, hay una variedad de factores que pueden afectar la exactitud de los marcadores tumorales ya que hacen aumentar sus niveles sin presencia de malignidad. La razón principal son las enfermedades benignas, aunque también pueden afectar diferentes interferencias técnicas.
En este sentido, la Sociedad Española de Bioquímica Clínica y Patología Molecular, Comisión de Biomarcadores del Cáncer, estableció los Criterios Barcelona, 4 criterios que buscan ayudar a distinguir y valorar correctamente los resultados de los marcadores tumorales y reducir el número de falsos positivos (FP):
- Evaluación de las concentraciones séricas de los marcadores tumorales.
- Descarte de patologías benignas como principal fuente de falsos positivos.
- Recomendación de seguimiento si los marcadores tumorales arrojan resultados moderados (Zona Gris/Indeterminado).
- Eliminación de interferencias técnicas.
Mediciones estadísticas en pruebas de diagnóstico
Desafortunadamente, el uso de marcadores tumorales en la rutina presenta también otros problemas, tales como baja sensibilidad en etapas tempranas o inexistencia de un marcador tumoral específico para cada tumor maligno. Sin embargo, la combinación de 2 o más marcadores tumorales arroja mejores resultados, especialmente en etapas avanzadas.
En este sentido, la combinación de varios marcadores tumorales ―así como la inclusión de información de la historia clínica del paciente en los cálculos―, utilizando algoritmos complejos con múltiples variables, da como resultado una mayor sensibilidad y especificidad: eso es lo que hemos bautizado como MBDAA (del inglés, Multiple Biomarkers Disease Activity Algorithms).
La sensibilidad de un test de diagnóstico es el porcentaje de positivos reales que se identifican correctamente, y la especificidad es la proporción de negativos verdaderos que se clasifican correctamente. Ambas variables están estrechamente unidas entre sí y dan una idea de la exactitud de dicho test.
Un test que identifique correctamente todos los verdaderos positivos como positivos, pero que tenga muchos falsos negativos tendría una sensibilidad del 100%, pero una baja especificidad. Por ejemplo, la sensibilidad mide el número de tumores malignos que se identifican correctamente como cáncer, mientras que la especificidad mide el número de tumores no malignos que se identifican correctamente como benignos. Una alta sensibilidad significa menos cánceres diagnosticados como benignos y una alta especificidad significa menos tumores benignos diagnosticados como malignos.
Además, el valor predictivo positivo (VPP) es el número de verdaderos positivos correctamente identificados sobre el total de positivos reales. Una prueba con muchos falsos positivos tendrá un VPP bajo. Por otra parte, el valor predictivo negativo (VPN) es el número de negativos verdaderos correctamente identificados sobre el total de negativos reales. Un alto valor VPN significa que muy pocos positivos verdaderos fueron incorrectamente identificados como negativos.
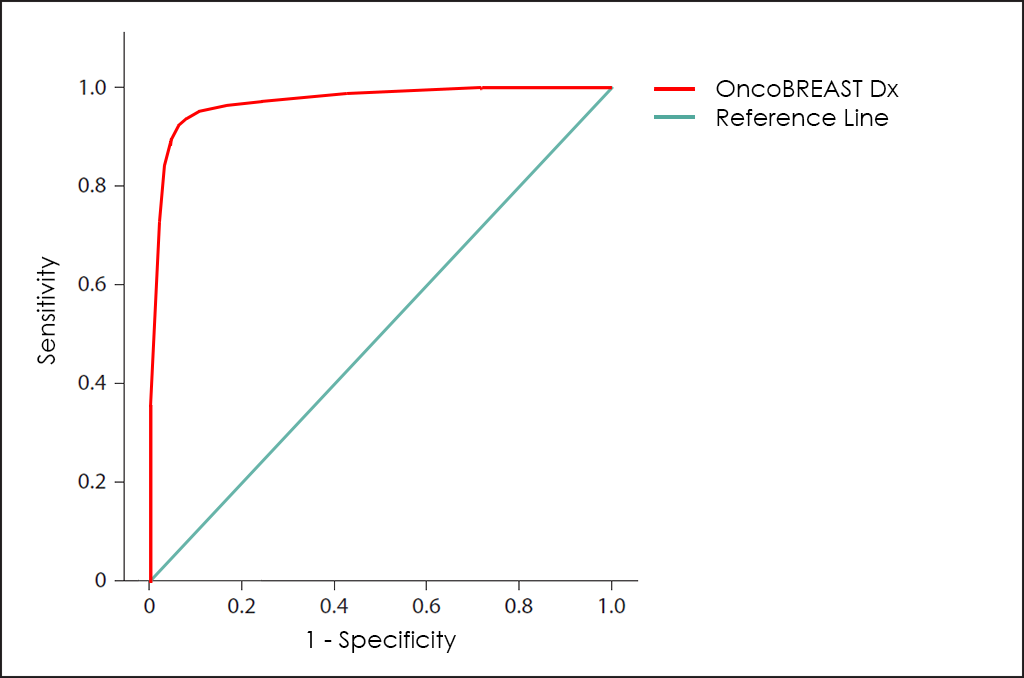
Todos estos parámetros diferentes se pueden representar juntos en un gráfico que se conoce como curva ROC (del inglés, Receiving Operator Curve), donde se muestran mejores resultados con curvas que tienden a acercarse a la esquina superior izquierda de la imagen (100% de sensibilidad y 100% de especificidad).
Curva ROC
La curva ROC del test OncoBREAST Dx ―basado en el recuento combinado de los marcadores tumorales CA 15.3, CEA, EGFR, NSE, NGAL y 8-OHdG; diferentes comorbilidades, así como otros datos de 3.655 pacientes (ajustados posteriormente mediante hallazgos de otras investigaciones)―, muestra unas capacidades de diagnóstico realmente interesantes: 91,7% de sensibilidad y 93,6% de especificidad.
Cómo funciona
Como todos los tests MBDAA de BIOPROGNOS, OncoBREAST Dx está disponible en línea a través de un acceso seguro a nuestra plataforma Cloud. Como solución en la nube, OncoBREAST Dx está diseñado para ser utilizado en modalidad Software as a Service (SaaS), es decir, sin instalación, sin actualizaciones periódicas, con bajo coste total de adquisición, así como sin costes de mantenimiento.
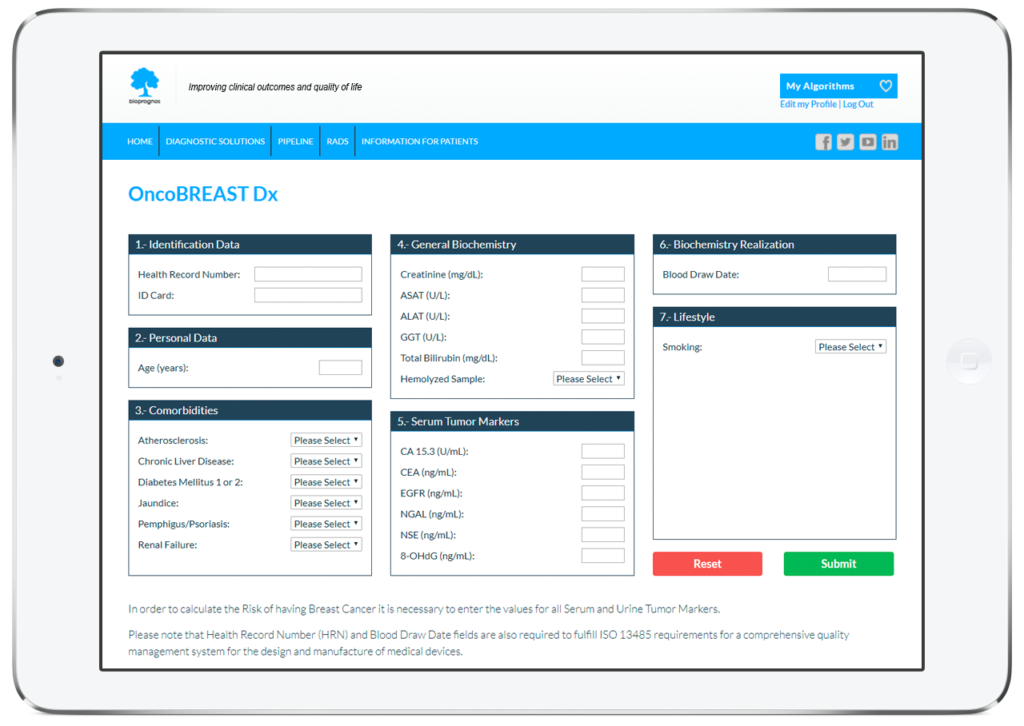
De esta manera, los doctores o los técnicos de laboratorio tan solo deben llenar el formulario online con los valores obtenidos previamente de los pacientes (datos personales, comorbilidades, valores de los marcadores tumorales, así como la información de estilo de vida del paciente) y pulsar en el botón Enviar para obtener el riesgo de tener cáncer de mama.
Hojas de pedido
Para facilitar el trabajo, los doctores pueden descargarse y rellenar el formulario de pedido del test OncoBREAST Dx de una manera rápida y fácil ―con todos los datos necesarios para un cálculo óptimo del riesgo ya detallados―.

Pulse aquí para descargarse la hoja de pedido de OncoBREAST Dx en formato PDF.
Informe final
Después de que los doctores introduzcan los datos del paciente en el formulario online, la aplicación presenta los resultados en una pantalla separada, permitiendo su conversión en documento PDF para ser descargado o enviado por correo electrónico.

Pulse aquí para descargarse el informe en formato PDF.
El informe incluye dos secciones principales: Información del paciente y Resultado. En la primera se muestran todos los datos del paciente introducidos previamente para su seguimiento. La segunda incluye: Resultados, que indican si los niveles de los marcadores tumorales están dentro del rango de normalidad o no; Riesgo, con una barra de puntuación que muestra la probabilidad de tener cáncer; Comentarios, creados dinámicamente para ayudar a los doctores y a los profesionales de la salud a entender de una manera fácil cómo se han detectado falsos positivos (como niveles de marcadores tumorales sospechosos de presencia de cáncer, pero que al considerar las otras variables en conjunto, no se corresponden con hallazgos malignos); y, finalmente, las Conclusiones, con recomendaciones que sugieren la presencia de cáncer, repetir el test en 4 semanas (para el riesgo moderado, es decir, aquellos casos en los que los niveles de los marcadores tumorales son superiores a la normalidad pero en los que no está claro ser de alto riesgo), o repetir el test en 1 año para los resultados de bajo riesgo.
Téngase en cuenta que el informe final está orientado tan solo para profesionales de la salud ―no para pacientes―, ya que OncoBREAST Dx ha sido diseñado como “una herramienta para ayudar a los profesionales de la salud en el diagnóstico de cáncer”, y certificado con esta finalidad por la DECLARACIÓN DE CONFORMIDAD CE (Directiva de Dispositivos Médicos 93/42/CEE, Clase I, Regla 12).
Declaración de conformidad CE
OncoBREAST Dx posee la Declaración de Conformidad CE que certifica que ha sido evaluado para cumplir con altos requisitos de seguridad, salud y protección ambiental.

Pulse aquí para descargarse la DECLARACIÓN DE CONFORMIDAD CE de OncoBREAST Dx en formato PDF.
Esta declaración certifica la prueba OncoBREAST Dx para todo el Espacio Económico Europeo (EEE).
Además, también hay otras dos ventajas importantes que otorga el marcado CE, tanto a las empresas como a los consumidores en el EEE:
- Las empresas tienen la garantía que los productos que disponen del marcado CE pueden comercializarse en todo el EEE.
- Los consumidores tienen la garantía que se dispone del mismo nivel de salud, seguridad y protección medioambiental en todo el EEE.
Usos y propósitos de OncoBREAST Dx
OncoBREAST Dx ha sido desarrollado para:
- Ayuda en evaluaciones diagnósticas para pacientes de alto riesgo (mujeres con antecedentes familiares de cáncer de mama mayores de 40 años, para las cuales el riesgo se duplica si existe un diagnóstico previo de un familiar de primer grado, o para las que el riesgo se quintuplica si existen dos familiares de primer grado; así como mujeres con mutaciones genéticas en los genes BRCA1 o BRCA2, así como el gen CHEK2).
- Mujeres con un bulto sospechoso en el pecho.
- Confirmar o descartar malignidad en resultados obtenidos anteriormente con otras pruebas, tales como tomografía computarizada (TC) o imágenes de resonancia magnética (IRM), gracias a una mayor sensibilidad y especificidad que los procedimientos de imagen, como un método complementario para aquellas pacientes con niveles BI-RADS 3 o 4A (hallazgos de imagen sospechosos de cáncer de mama que deben ser biopsiados para verificar la malignidad).
- Ayudar a los doctores a predecir el comportamiento del cáncer y su respuesta al tratamiento, así como las posibilidades de recuperación de una persona.
- Guiar en las decisiones de tratamiento (ayudar a decidir si se debe añadir inmunoterapia después de la cirugía y/o radioterapia); monitorización de la terapia (los doctores pueden usar los cambios en la presencia o cantidad de uno o más marcadores tumorales para evaluar cómo el cáncer está respondiendo al tratamiento); así como predecir o monitorizar posibles recidivas (la detección de cambios en los valores de los marcadores tumorales en controles seriados puede ser parte del plan de seguimiento, lo que puede ayudar a detectar una recurrencia antes que otros métodos).
La ciencia detrás de OncoBREAST Dx
Investigaciones de referencia
- Bayo J., Castaño M. A., Rivera F. and Navarro F. (2017). “Analysis of blood markers for early breast cancer diagnosis”. Clin Transl Oncol. Springer. DOI: 10.1007/s12094-017-1731-1
- Molina R., Filella X., Trapé J., Augé J. M., Barco A., Cañizares F., Colomer A., Fernandez A., Gaspar M. J., Martinez-Peinado A., Pérez L., Sánchez M., Escudero J. M. (2013). “Principales causas de falsos positivos en los resultados de marcadores tumorales en suero”. Sociedad Española de Bioquímica Clínica y Patología Molecular. Comisión de Marcadores Biológicos del Cáncer. PDF
Otras investigaciones relacionadas
- Asgeirsson K. S., Agrawal A., Allen C., Hitch A., Ellis I. O., Chapman C., Cheung K. L. and Robertson J. F. “Serum epidermal growth factor receptor and HER2 expression in primary and metastatic breast cancer patients”. Breast Cancer Res. 2007;9(6):R75. DOI: 10.1186/bcr1788
- Duffy M.J., Harbeck N., Nap M., Molina R., Nicolini A., Senkus E. and Cardoso F. “Clinical use of biomarkers in breast cancer – Updated Guidelines from the European Group on Tumor Markers (EGTM)”. M.J. Duffy et al. / European Journal of Cancer 75 (2017) 284e298 DOI: 10.1016/j.ejca.2017.01.017
- Kees A. Yedema K. A., Kenemans P., Wobbes T., Van Kamp G. J., De Bruijns H. W., Thomas C. M., Massuger L. F., Schijf C. P., Bon G. G., Vermorken J. B., Voorhorst F. and Hilgers J. (1991). “Carcinoma-Associated Mucin Serum Markers CA M26 and CA M29: Efficacy in Detecting and Monitoring Patients with Cancer of fhe Breast, Colon, Ovary, Endometrium and Cervix”. Int. J . Cancer: 47, 170-179 (1991). Wiley-Liss, Inc. PMID: 1988362
- Ławicki S., Głażewska E. K., Sobolewska M., Będkowska G. E. and Szmitkowski M. (2016). “Plasma Levels and Diagnostic Utility of Macrophage Colony-Stimulating Factor, Matrix Metalloproteinase-9, and Tissue Inhibitor of Metalloproteinases-1 as New Biomarkers of Breast Cancer”. Ann Lab Med. 2016 May;36(3):223229. English. The Korean Society for Laboratory Medicine. DOI: 10.3343/alm.2016.36.3.223
- Ławicki S., Zajkowska M., Głażewska E. K., Szmitkowski M. (2016). “Plasma levels and diagnostic utility of VEGF, MMP-9, and TIMP-1 in the diagnosis of patients with breast cancer”. OncoTargets and Therapy. Dovepress. DOI: 10.2147/OTT.S99959
- Lazarus E., Mainiero M. B., Schepps B., Koelliker S. L. and Livingston L. S. (2006). “BI-RADS Lexicon for US and Mammography: Interobserver Variability and Positive Predictive Value”. Radiology. 2006 May; 239(2):385-91. Epub 2006 Mar 28. DOI: 10.1148/radiol.2392042127
- Martensson J, Bell M, Xu S, Bottai M, Ravn B, Venge P, et al. “Association of plasma neutrophil gelatinase-associated lipocalin (NGAL) with sepsis and acute kidney dysfunction”. Biomarkers. 2013;18:349–56. DOI: 10.3109/1354750X.2013.787460
- Martoni A.,Zamagni C., Bellanova B., Zanichelli L., (1995). “CEA, MCA, CA 15.3 and CA 549 and their combinations in Expressing and Monitoring Metastatic Breast Cancer: a Prospective Comparative Study”. European Journal of Cancer Vol. 31A, No. 10 pp. 1615-1621, 1995. Elsevier Science Ltd. PMID: 7488411
- Mendoza H., Cisneros L., Martin-Ramos J. and Arango J. (2009). “BI-RADS 3. ¿Realmente son hallazgos benignos? Variabilidad interobservador”. Anales de Radiología México 2009;2:173-176. Artículos originales. PDF
- Molina R., Augé J. M., Escudero J. M., Filella X., Zanon G., Pahisa J., Farrus B., Muñoz M., Velasco M. (2010). “Evaluation of tumor markers (HER-2/neu oncoprotein, CEA, and CA 15.3) in patients with locoregional breast cancer: prognostic value”. Tumor Biol. (2010) 31:171–180. DOI 10.1007/s13277-010-0025-9. DOI: 10.1007/s13277-010-0025-9
- Molina R., Augé J. M., Farrus B., Zanon G., Pahisa J., Muñoz M., Torné A., Filella X., Escudero J. M., Fernández P., Velasco M. (2010). “Prospective Evaluation of Carcinoembryonic Antigen (CEA) and Carbohydrate Antigen 15.3 (CA 15.3) in Patients with Primary Locoregional Breast Cancer”. Clinical Chemistry 56:7, 1148–1157 (2010), Cancer Diagnostics. DOI: 10.1373/clinchem.2009.135566
- Molina R., Barak V., van Dalen A., Duffy M. J., Einarsson R., Gion M., Goike H., Lamerz R., Nap M., Sölétormos G. and Stieber P. “Tumor Markers in Breast Cancer – European Group on Tumor Markers (EGTM)”. Tumor Biol 2005 ;26:281–293 DOI: 10.1159/000089260
- Pande D, Negi R, Karki K, Khanna S, Khanna RS, Khanna HD. “Oxidative damage markers as possible discriminatory biomarkers in breast carcinoma”. Transl Res. 2012;160:411–8. DOI: 10.1089/jwh.2016.5973
- Sedgwick E. L., Ebuoma L., Hamame A., Phalak K., Ruiz-Flores L., Ortiz-Perez T. and Sepulveda K. A. (2015). “BI-RADS update for breast cancer caregivers”. Breast Cancer Res Treat (2015) 150:243–254. 3. DOI 10.1007/s10549-015-3332-4
- Tas F, Bilgin E, Karabulut S, Duranyildiz D. “Clinical significance of serum epidermal growth factor receptor (EGFR) levels in patients with breast cancer”. Cytokine. 2015;71:66–70. DOI: 10.1016/j.cyto.2014.09.001
- Valavanidis A, Vlachogianni T, Fiotakis C. “8-hydroxy-2-deoxyguanosine(8-OHdG): a critical biomarker of oxidative stress and carcinogenesis”. J Environ Sci Health C Environ Carcinog Ecotoxicol Rev. 2009;27:120–39. DOI: 10.1080/10590500902885684
- Wenners AS, Mehta K, Loibl S, Park H, Mueller B, Arnold N, et al. “Neutrophil gelatinase associated lipocalin (NGAL) predicts response to neoadjuvant chemotherapy and clinical outcome in primary human breast cancer”. PLoS One. 2012;7:e45826. DOI: 10.1371/journal.pone.0045826

